Жировой обмен – комплекс сложных физико-химических реакций, призванный обеспечить потребности всех клеток организма в энергии. При отклонениях от нормы в процессах использования и запасания липидов (жиров) возникает множество патологий, одна из которых – атеросклероз. Ключевую роль в развитии и прогрессировании атеросклероза играют бета липопротеины (липопротеиды).
Холестерин, триглицериды и липопротеины высокой плотности являются важными компонентами липидной фракции человеческого организма. Холестерин - ненасыщенный спирт семейства стероидов; он необходим для нормальной функции всех животных клеток и является фундаментальным элементом их клеточных мембран. Он также является предвестником различных критических веществ, таких как гормоны надпочечников и гонадальных стероидов и желчные кислоты. Триглицериды представляют собой сложные эфиры жирных кислот глицерина и представляют собой основной липидный компонент диетических жировых и жировых складов животных.
Зачем необходимы бета липопротеиды
Все без исключения жиры и жироподобные вещества в плазме крови находятся не в свободной форме, а в виде комплекса со специальным белком-переносчиком – апопротеином. В отличие от гидрофобных жиров такие соединения, получившие названия липопротеины, хорошо растворимы в воде и являются удобной формой для переноса в кровеносном русле.
Холестерин и триглицериды, являющиеся неполярными липидными веществами, необходимо транспортировать в плазме, связанной с различными липопротеидными частицами. Плазменные липопротеины разделяют гидратированной плотностью; электрофретическая подвижность; размер; и их относительное содержание холестерина, триглицеридов и белка в пять основных классов: хиломикроны, липопротеины с очень низкой плотностью, липопротеины промежуточной плотности, липопротеины низкой плотности и липопротеины высокой плотности.
Факторы повышения бета-холестеридов
Поскольку уровни липидов плазмы имеют колоколообразное распределение в общей популяции, определение либо высокого, либо низкого значения этих веществ остается произвольным статистическим решением. Высокие значения традиционно считаются значениями в 90-м и 95-м процентилях; низкими значениями считались те, которые ниже 5-го процентиля.
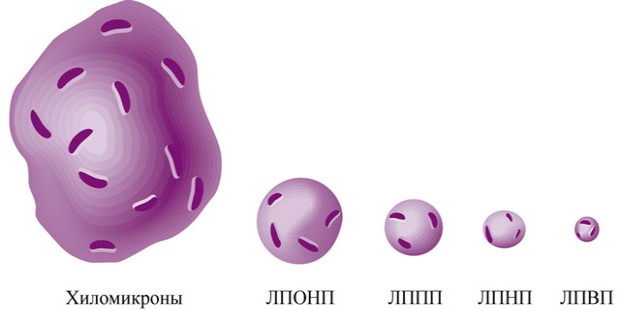
Жировые клетки циркулируют в составе:
- Хиломикронов . – самые большие жировые частицы, состоящие из триглицеридов (до 87%), холестерина (около 5%), белка (до 2%) и фосфолипидов. Они образуются при приеме насыщенной жирами пищи в тонком кишечнике, всасываются в кровоток и переносятся в печень для дальнейшей переработки и трансформации. Хиломикроны не обладают атерогенной активностью (не вызывают атеросклероз), так как большой диаметр (около 120 нм) не позволяет им проникать в клетки артерий.
- Пребета, бета (β) липопротеиды (липопротеины низкой плотности, липопротеины очень низкой плотности) – главный фактор развития атеросклероза. Эти липопротеиды максимально насыщены холестерином (до 45% в составе) и представляют собой небольшие круглые частицы диаметром 17-25 нм. Они синтезируются в печени и служат для транспортировки запасов жира к клеткам, являясь своеобразным переносчиком энергии.
В повышенных концентрациях эти липопротеиды, бета в частности, оседают на внутренних стенках артерий, образуя рыхлые жировые отложения. Впоследствии эти отложения укрепляются соединительной тканью, разрастаются и могут занимать весь просвет сосуда. Так формируется зрелая атеросклеротическая бляшка, способная в несколько раз повысить смертность от сердечно-сосудистых осложнений.
Из-за более высокого содержания воды уровни в плазме были примерно на 3% ниже, чем соответствующие уровни сыворотки. Уровни холестерина довольно постоянны, но уровни триглицеридов значительно меняются со дня на день и являются наиболее высокими через 1 - 4 часа после еды.
Сбор крови для тестирования триглицеридов должен проводиться после 12-часового периода голодания, когда хиломикроны обычно очищаются от кровообращения. Измерения должны быть идеально выполнены, когда пациенты находятся на обычной диете и не принимают никаких лекарств, которые могли бы изменить уровень липидов в крови. Отбор проб не должен проводиться в периоды стресса или в течение 6 недель после серьезного заболевания, такого как острый инфаркт миокарда, поскольку уровень холестерина в плазме может быть снижен, а уровни триглицеридов в этих случаях увеличиваются.
- (липопротеины высокой плотности). Эти липопротеиды имеют самый маленький диаметр (8-11 нм) и дискообразную форму. Образуясь в печени и попадая в кровоток, они буквально притягивают к себе молекулы жира с поверхности клеток и других липопротеидов (бета, пребета, хиломикронов). При заполнении внутренней структуры альфа-липопротеида жировыми клетками он приобретает шарообразную форму и транспортируется в печень для дальнейшей переработки. Липопротеины высокой плотности обладают антиатерогенной активностью и иначе называются «полезным» холестерином.
Кому необходимо пройти анализ на бета липопротеиды
Повышение уровня бета и пребета липопротеинов является основным патогенетическим фактором в развитии холестериновой бляшки. Поэтому особенно важно контролировать его концентрацию больным с повышенным риском развития атеросклероза и сердечно-сосудистой патологии.
Стандартным химическим определением для холестерина в плазме является метод Абелла-Кендалла, который включает реакцию Либермана-Бурхардта после гидролиза и экстракции холестерина. Образцы для определения холестерина плазмы и триглицеридов обычно анализируются полностью автоматизированными методами в клинических лабораториях. Поскольку результаты, полученные в коммерческих лабораториях, систематически отличаются от результатов, полученных методами исследования, целесообразно выяснить, как метод, используемый конкретной лабораторией, сравнивается с эталонными значениями, и использовать один и тот же лабораторный объект для последовательных измерений.

Анализ на бета липопротеиды назначают:
- При выявлении повышенного уровня холестерина (случайном, во время профилактического обследования, или целевом). Для полного обследования состояния жирового обмена в организме может понадобиться , в том числе и на липопротеиды (бета, альфа), триглицериды, коэффициент атерогенности. Медикаментозная коррекция и рекомендации по образу жизни проводится в соответствии с полученными результатами.
- При сопутствующей сердечно-сосудистой патологии (ишемической болезни сердца, стенокардии напряжения), после госпитализации по поводу инфаркта миокарда.
- После острого нарушения кровообращения в головном мозге(инсульта).
- При артериальной гипертензии, являющейся фактором риска развития атеросклероза;
В случае наследственной предрасположенности (высокий показатель бета липопротеидов и холестерина, сердечно-сосудистые заболевания у кровных родственников младше 40 лет).
Снижение бета липопротеидов в анализе крови
Исходные значения общего холестерина в плазме были получены с использованием систем автоанализаторов, к которым был адаптирован либо метод хлорида железа-серной кислоты, либо тест Либермана-Бурхардта. Флюорометрический анализ использовали для определения контрольных значений триглицеридов.
Показания к диагностике
Полезным дополнительным тестом является исследование охлажденного образца плазмы голодания при 4 ° С; хиломикроны, если они присутствуют, образуют сливочный слой в верхней части пробирки. Этот тест может помочь отличить гиперлипопротеинемию 1-го типа от гиперлипопротеинемии 5-го типа.
- При сахарном диабете.
- При ожирении, избыточной массе тела.
- При злоупотреблении алкоголем, курении.
Кроме того, анализ крови на бета липопротеиды и общий холестерол рекомендуется сдавать всем здоровым людям старше 25 лет 1 раз в пять лет. Это позволит отследить тенденцию к повышению этих значений, если она имеется, и вовремя скорректировать жировой обмен с помощью диеты и умеренной физической активности.
Липопротеины могут быть разделены ультрацентрифугированием, осаждением и электрофорезом. Липопротеиновые фракции могут быть количественно определены с помощью препаративного или ультрацентрифугирования с коррекцией по плотности. Этот метод обычно используется в сложных исследованиях, а не как обычный клинический инструмент. В количественном эталонном методе последовательно используют осаждение и ультрацентрифугирование для определения каждого липопротеинового компонента.
Обычно измерение уровней липидов в плазме достаточно для оценки закономерностей возвышений липопротеинов. Иногда полезно использовать электрофорез в бумаге. Соответствие электрофоретических фракций липопротеинами показано в таблице 1. Количественное определение апопротеинов осуществляется в сложных лабораториях с использованием радиоиммуноанализов и изоэлектрической фокусировки.
Пациентам с одним или несколькими факторами риска, указанными выше, анализ на холестерин и липопротеиды назначается ежегодно.
Подготовка к анализу
Большую роль в достоверности полученных результатов играет правильная подготовка к сдаче анализа крови. На концентрацию липопротеинов в крови влияет большое количество контролируемых факторов. Повысить уровень бета липопротеидов могут:
Плазменные липопротеидные частицы содержат различные пропорции четырех основных элементов: холестерина, триглицеридов, фосфолипидов и специфических белков, называемых апопротеинами. Для обозначения апопротеинов обычно используется алфавитная номенклатура. Разнообразный состав этих элементов определяет плотность, размер и электрофоретическую подвижность каждой частицы. Эти факторы, в свою очередь, были использованы для клинической и биохимической классификации нарушений липопротеинов. Схематически липопротеины были описаны как шаровидные или сферические единицы, в которых неполярный основной липид окружен слоем, содержащим фосфолипиды, апопротеины и небольшие количества неэстерифицированного холестерина.
- беременность. У женщин, вынашивающих ребенка, этот показатель в 1,5-2 раза превышает возрастную норму. Это состояние физиологично и, как правило, не требует назначения медикаментозной терапии. К норме бета липопротеиды и другие показатели липидного обмена возвращаются только через 6-8 недель после родов;
- сдача крови на анализ в положении стоя;
- курение;
- прием некоторых препаратов (глюкокортикостероиды, анаболические гормоны).
Понизить липопротеины низкой и очень низкой плотности могут:
Апопротеины, помимо того, что они служат белками-носителями, имеют другие важные функции, такие как сопутствующие факторы для ферментов, участвующих в метаболизме липопротеинов, действуя как специфические лиганды для связывания частиц с клеточными рецепторными сайтами и вмешиваясь в обмен липидных составляющих между липопротеинов.
Тот факт, что весь холестерин, необходимый организму, может быть получен биосинтезом, указывает на существенную природу этого вещества. Поскольку предполагаемая потеря 0-5 г холестерина происходит ежедневно через десквамацию и потерю фекалий, эта сумма должна быть заменена. Обычно эту замену получают из диетических источников, но другая часть синтезируется в нескольких клетках организма. Триглицериды также получаются из рациона, а также синтезируются печенью.
- нахождение в положении лежа на спине при сдаче анализа;
- прием некоторых препаратов (эстрогенов, статинов, противогрибковых средств, колхицина и др.);
- диета, голодание.
Поэтому перед сдачей анализа на бета липопротеиды следует руководствоваться следующими правилами подготовки:
- В течение 1-2 недель перед исследованием соблюдайте привычный рацион: это позволит объективнее судить о полученных результатах.
- Анализ на бета липопротеиды нужно сдавать, если обследуемый относительно здоров. Тест после острых заболеваний, например, инфаркт миокарда, инсульт, покажет достоверный результат только через 6-8 недель.
- Последний прием пищи должен быть вечером накануне сдачи анализа. Постарайтесь, чтобы между ужином и забором крови прошло от 8 до 14 часов.
- Тест на липопротеиды сдается утром строго натощак. , кофе, соки и газированные напитки под запретом. Разрешено употребление не газированной питьевой воды. Забор крови производится из вены.
- Не курите за 30 минут до проведения обследования.
- Анализ должен проводиться из положения сидя. Перед забором крови желательно отдохнуть и «перевести дух» в течение 5-10 минут.
Правильная подготовка к анализу минимизирует риск недостоверности. Сам тест проводится колориметрическим фотометрическим методом, результат обычно готов на следующий день. Единица измерения концентрации липопротеидов в России – миллимоль на литр. При выявлении отклонений бета липопротеидов от нормы требуется консультация терапевта, кардиолога, невропатолога, эндокринолога.
Почему меняется уровень липопротеидов в крови?
Происхождение циркулирующих липопротеинов менее понятно, чем их поглощение, транспорт и деградация. Была описана система переноса липидов в плазме с двумя путями: экзогенным путем для переноса холестерина и триглицеридов, поглощаемых диетическим жиром в кишечнике, и эндогенной системой, через которую холестерин и триглицериды доходят до плазмы из печени и других неинстинальных ткани.
Экзогенный путь начинается с кишечной абсорбции триглицеридов и холестерина из диетических источников. Его конечным результатом является перенос триглицеридов в жировую и мышечную ткани и холестерина в печень. После абсорбции триглицериды и холестерин повторно этерифицируются в клетках слизистой оболочки кишечника, а затем соединяются с различными апопротеинами, фосфолипидами и неэстерифицированным холестерином в липопротеидные частицы, называемые хиломикронами. Хиломикроны, в свою очередь, секретируются в кишечную лимфу, попадают в кровоток через грудной канал и соединяются со стенкой капилляров в жировой и скелетно-мышечной ткани.
Нормы бета липопротеидов у мужчин и женщин
Липидный обмен у мужчин и женщин протекает немного по-разному. В молодости представительницы прекрасной половины человечества меньше подвержены риску заболеть атеросклерозом: половые гормоны эстрогены выступают в роли «хранителей» сосудов женщин от жировых отложений. В пожилом возрасте, после менопаузы, количество гормонов резко сокращается, и распространенность сердечно-сосудистых, неврологических осложнений атеросклероза становится приблизительно одинаковой.
В этих сайтах связывания хиломикроны взаимодействуют с липопротеиновой липазой фермента, что вызывает гидролиз ядра триглицеридов и высвобождение свободных жирных кислот. Эти жирные кислоты затем проходят через капиллярные эндотелиальные клетки и достигают клеток адипоцитов и скелетных мышц для хранения или окисления соответственно.
После удаления триглицеридного ядра образуются остаточные частицы хиломикрона. Впоследствии связанные остатки переносятся внутрь печеночных клеток эндоцитозом, а затем катаболизируются лизосомами. Этот процесс высвобождает холестерин, который затем либо превращается в желчные кислоты, выделяется в желчи, либо включается в липопротеины, возникшие в печени. В нормальных физиологических условиях хиломикроны присутствуют в плазме в течение 1-5 часов после еды и могут давать ему молочный вид. Они обычно очищаются от кровообращения после 12-часового голодания.
![]()
Нормы бета липопротеидов разнятся не только от пола, но и от возраста обследуемого. Их содержание в крови складывается из концентрации ЛП очень низкой плотности и ЛП низкой плотности.
Липопротеины низкой плотности – небольшие сферические комплексы из жировых и белковых клеток. Они содержат в своём составе до 50% холестерина и являются его основными переносчиками в клетки организма. ЛПНП обладают высокой атерогенностью и при увеличении их концентрации в крови быстро приводят к формированию холестериновых бляшек. Референтные значения содержания липопротеинов низкой плотности представлены в таблице ниже.
Печень постоянно синтезирует триглицериды, используя в качестве субстратов свободные жирные кислоты и углеводы; эти эндогенные триглицериды секретируются в циркуляцию в ядре частиц липопротеинов очень низкой плотности. Примерно половина этих оставшихся частиц удаляется из кровообращения в течение 2-6 часов, когда они плотно соединяются с печеночными клетками. Фактически, эти последние частицы содержат около трех четвертей общего холестерина в плазме человека, хотя они составляют лишь некоторые 7% от общего количества холестерина.
Транспортировка холестерина липопротеинов высокой плотности
Это состоит из клеток в ретикулоэндотелиальной системе, которые посредством фагоцитоза избавляются от избыточных концентраций этого липопротеина в плазме. Этот фермент воздействует на неэтерифицированный холестерин, высвобождаемый в плазме из клеточного оборота.
Исходя из данных, представленных в таблице видно, что нормы ЛПНП у молодых женщин несколько ниже, чем у мужчин того же возраста. После 50 лет (то есть после среднего возраста наступления менопаузы у женщин) это соотношение становится обратным.
Также существуют общие критерии оценки уровня липопротеинов низкой плотностив крови для представителей обоих полов:
Холестерин и триглицериды, как и многие другие существенные компоненты организма, привлекают клиническое внимание при наличии аномальных концентраций. Повышенные или уменьшенные уровни обычно возникают из-за аномалий в синтезе, деградации и транспорте связанных с ними частиц липопротеинов. Когда гиперлипидемия или гиполипидемия определяются в терминах класса или классов повышенных или уменьшенных липопротеинов плазмы, предпочтительно используются гиперлипопротеинемия или гиполипопротеинемия.
Гиперлипопротеинемия является липидным нарушением, имеющим важное значение клинически, из-за его ассоциации с повышенным риском развития атеросклеротического сердечно-сосудистого заболевания. Многочисленные эпидемиологические исследования продемонстрировали, что повышенный уровень общего холестерина в плазме и липопротеинов низкой плотности сильно и напрямую связан с увеличением заболеваемости ишемической болезнью сердца. Повышенные триглицериды плазмы и липопротеины с очень низкой плотностью непосредственно связаны с риском развития атеросклеротической болезни сердца, хотя и не являются независимыми факторами риска.
- менее 2,61 ммоль/л – оптимальный;
- в пределах 2,62 ммоль/л – 3,30 ммоль/л – близок к оптимальному;
- 3,41-4,10 ммоль/л – пограничного высокий;
- 4,21-4,90 ммоль/л – высокий;
- более 4,91 ммоль/л – критически высокий.
Норма липопротеинов очень низкой плотности едина для мужчин и женщин и составляет 0,26-1,04 ммоль/л. Эта фракция липопротеидов имеет неоднозначную характеристику в научном мире. Безусловно, большинство ученых соглашается, что ЛПОНП, наряду с ЛПНП, являются одним из главных факторов атерогенности. Но если ЛПНП выполняют множество биологических функций в организме, то роль липопротеинов очень низкой плотности так до конца и не выяснена. Некоторые исследователи считают ЛПОНП заведомо патологическим компонентом жирового обмена, в котором организм не нуждается. Мнение подтверждает тот факт, что рецепторы к этой форме бета липопротеидов пока не найдены.
По причине неопределенности их «статуса», международные стандарты оценки безопасности их количества пока не разработаны. Снижение липопротеинов низкой плотности ниже 0,26 ммоль/л встречается редко и не несет негативных последствий со стороны организма.
Почему повышается уровень бета холестеридов
Увеличение концентрации бета холестеридов – частая проблема в анализах пациентов старше 40-50 лет. Повысить липопротеины низкой и очень низкой плотности могут:
- холестаз – застой желчи, вызванный хроническим заболеванием печени (билиарный цирроз, гепатит) или желчевыводящих проток (желчекаменнаяя болезнь, холецистит, опухоли и др.);
- заболевания почек, приводящие к хронической почечной недостаточности, нефротическом и нефротическом синдрому;
- эндокринные заболевания (гипотиреоз – снижение функции щитовидной железы);
- некомпенсированный сахарный диабет;
- ожирение, метаболический синдром;
- алкоголизм;
- злокачественные новообразования поджелудочной железы, простаты;
- употребление в пищу большого количества насыщенной животными жирами пищи.

Так как накопление в организме бета липопротеидов происходит постепенно, этот процесс часто остается незамеченным пациентами. При значительном увеличении липопротеидов и развитии атеросклероза возникают следующие симптомы:
- Увеличение массы тела (не всегда).
- Появление ксантом и ксантелазм – плотных небольших образований, заполненных холестерином, располагающихся обычно по ходу сухожилий, на лице, веках (так называемые жировики).
- Тянущие, давящие боли за грудиной – признаки ишемической болезни сердца и стенокардии напряжения. Эти симптомы свидетельствуют о появлении холестериновых бляшек на стенках венечных артерий – сосудов, питающих сердце. Сначала боли носят временный характер, легко устраняются приемом нитроглицерина, могут тиражировать в левые части тела: шею, плечо, руку. Затем интенсивность и частота приступов нарастает, толерантность к физическим нагрузкам уменьшается.
- Снижение памяти, рассеянность, изменение личностных черт, вызванное атеросклеротическим поражением сосудов головного мозга.
- Онемение нижних конечностей, перемежающаяся хромота – признаки отложения бляшек из липопротеидов на внутренней поверхности сосудов нижних конечностей.
Так как атеросклероз – заболевание системное, в той или иной мере страдает кровоснабжение всех внутренних органов. Нарушение тока крови в артериях сердца и головного мозга вызывает негативные симптомы в первую очередь, потому что именно эти органы нуждаются в постоянном снабжении энергией.
Значительное сужение просвета артерий атеросклеротическими бляшками может привести к таким серьёзным осложнениями атеросклероза как инфаркт миокарда и острое нарушение мозгового кровообращения (инсульт).

Острый инфаркт миокарда – необратимый некроз (гибель) участка сердечной мышцы, обусловленный резким снижением поступления к нему кислорода и питательных веществ. Это состояние развивается остро, в течение часов или даже минут. Больной чувствую резкую интенсивную боль за грудиной, не позволяющую пошевелиться и сделать глубокий вдох. При приеме нитроглицерина и других антиангинальных средств облегчение не наступает. В этом случае необходимо немедленно вызвать скорую помощь, придать больному удобное положение с приподнятым головным концом, обеспечить приток свежего воздуха.
Острое нарушение мозгового кровообращения – это гибель тканей головного мозга, вызванная недостаточным обеспечением их кислородом и питательными веществами по «заблокированным» атеросклеротическими бляшками сосудам. Имеет различные клинические проявления (паралич конечности или половины тела, нарушение речи и высшей мозговой деятельности, расстройство тазовых функций, мочеиспускания и дефекации). Это состояние также опасно для жизни и требует немедленной госпитализации.
Снизить уровень липопротеидов можно с помощью комплексного лечения. В первую очень, должны быть использованы немедикаментозное методы терапии. К ним относится соблюдение диеты со сниженным количеством насыщенных жиров (свинина, баранина, сало, шпик, колбасы и сосиски, жирное и молочные продукты), и повышенным – ненасыщенных омега-3, которые в большом количестве содержатся в орехах (особенно грецких), морской рыбе, оливковом масле. Всем без исключения пациентам желательно отказаться от курения и употребления алкоголя. Также индивидуально каждому больному рекомендуются занятия одним из видов физической активности (плавание, спортивная ходьба, трекинг, пилатес и др.).
Медикаментозное снижение бета липопротеидов – процесс, занимающий несколько месяцев или даже лет. После назначения одного или нескольких препаратов из группы статинов, фибратов, секвестранты желчных кислот и др., необходимо каждые 3 месяца сдавать анализы и сравнивать динамику снижениябета липопротеидов и других показателей липидограммы. Доказанной эффективностью в снижении атерогенных липопротеидов обладают препараты из фармакологической группы статинов (Аторвастатин, Розувастатин, Симвастатин). Решение о назначении и подборе дозы того или иного средства должен принимать врач.
Согласно американской Национальной программе образования по холестерину, установлены значения бета липопротеидов, при которых рекомендовано назначение медикаментозной терапии. Данные представлены в таблице ниже.
Снижение бета липопротеидов в анализе крови
Снижение атерогенных липопротеидов наблюдается значительно реже. Уменьшение их концентрации не является диагностическим признаком из-за низкой специфичности. Понизить уровень ЛПНП могут следующие состояния:
- наследственная предрасположенность;
- тяжелые заболевания печени в стадии декомпенсации;
- злокачественные поражения костного мозга;
- гипетиреоз – избыточная продукция гормонов щитовидной железой;
- артриты, артрозы, в том числе аутоиммунные;
- обширные ожоги более 50% поверхности тела;
- острые инфекционные заболевания;
- ХОБЛ, бронхиальная астма.
Если снижение концентрации бета липопротеидов произошло по одной из вышеуказанных причин, лечение должно быть направлено на основное заболевание. Специально повышать уровень атерогенных липопротеидов не нужно.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl+Enter , и мы в ближайшее время все исправим!
Каждому с детства известен тот факт, что жиры и подобные им вещества не растворяются в воде. Но в то же время многие из важных компонентов нашей пищи и некоторые биологически активные соединения принадлежат именно к липидам. По идее, кровь, которая транспортирует практически все питательные вещества по организму, не может непосредственно переносить жироподобные компоненты. Но природа нашла выход в такой ситуации – липиды в крови человека находятся в составе липопротеидов.
Липопротеиды в самом простом понимании – это соединения белков и жиров. На самом деле это сложная физико-химическая система, позволяющая транспортировать нерастворимые в крови соединения. Существует несколько классов таких комплексов:
- Липопротеиды высокой плотности (ЛПВП) – состоят из белков и холестерина, стабилизируют липидный состав крови, выступают в роли важного антисклеротического фактора.
- Липопротеиды промежуточной плотности (ЛППП) – помимо холестерола содержат небольшое количество фосфолипидов, особенно важных для печени и нервной ткани.
- Липопротеиды низкой плотности (ЛПНП) – содержат примерно поровну белок и различные жироподобные вещества. Определяются в рамках биохимического анализа крови по причине их атерогенности.
- Липопротеиды очень низкой плотности (ЛПОНП) – состоят в основном из липидов, стабилизированных небольшим количеством белка. Так же, как и ЛПНП способны стимулировать развитие атеросклероза.
Плотность этих комплексов зависит от соотношения количества белка и жира – жир обладает меньшей массой, поэтому чем его больше, тем меньше плотность всей системы.
В условиях царящей в мире настоящей эпидемии сердечно-сосудистых заболеваний для врача крайне важно знать уровень ЛПНП в крови человека, ведь именно они способствуют развитию атеросклеротических бляшек, которые со временем приводят к стенокардии, инфаркту миокарда и инсультам.
Почему меняется уровень липопротеидов в крови?
Наличие в крови ЛПНП, кстати говоря, дает материальную основу для рассуждений о «хорошем» и «плохом» холестерине. Каждый из типов таких комплексов содержит в своем составе это жироподобное вещество. Но если ЛПВП играют положительную роль в организме человека, то большие концентрации липопротеидов с малой плотностью рано или поздно приводят к развитию различных патологий сосудов в организме. Таким образом, из первых систем будет считаться «хорошим», из вторых – «плохим».
Повышение количества ЛПНП может обусловлено несколькими основными процессами и факторами:
- Неправильное питание – а именно дисбаланс количества белков и жиров в рационе. Для образования липопротеидных комплексов с высокой плотностью необходимо большое количество белка, если же количество этого компонента пищи значительно уступает жирам, то вполне логично, что на такой основе будут синтезироваться системы с большим количеством липидов. Именно поэтому правильное сбалансированное питание является важнейшим фактором профилактики атеросклероза.
- Нарушения липидного обмена – например, уменьшение количества рецепторов к ЛПНП. С помощью этих рецепторов комплексы проникают из крови в ткани. Если же их не хватает – возникают условия для их накопления в плазме с последующим пропитыванием стенок сосудов. Причиной уменьшения числа рецепторов может быть наследственность, эндокринные патологии.



