Гиперлипидемии обнаруживаются у 10-20 % детей и у 40-60 % взрослых. Они могут быть первичными, генетически детерминированными, или развиваются вторично на почве нарушения диеты, различных заболеваний, ведущих к метаболическим расстройствам (инсулинзависимый диабет, хронический панкреатит, алкоголизм, цирроз печени, нефроз, дисглобулинемии и др.).
Принципы лечения нарушений липидного обмена
Накопление фитановой кислоты вызывает повреждения нервов и сетчатки, спастические движения и изменения костей и кожи. Лечение состоит в том, чтобы избежать потребления зеленых фруктов и овощей, содержащих хлорофилл. Может оказаться полезным плазмаферез, который позволяет экстрагировать фитановую кислоту из крови. Тип 1, хроническая форма болезни Гоше, является наиболее частым. Это приводит к увеличению нарушений функции печени и селезенки и костей. Болезнь Гоше типа 1, диагностированная чаще во время взрослой жизни, приводит к тяжелым заболеваниям печени, включая повышенную вероятность гастроэзофагеального кровотечения и рака печени.
Основные формы нарушения обмена липопротеидов:
- Семейные липопротеинемии (генетически детерминированные)
- абеталипопротеинемии;
- гипобеталипопротеинемии;
- анальфалипопротеинемии (танжерская болезнь)
- Первичные гиперлипопротеинемии (I-V типы)
- Вторичные гиперлипопротеинемии
- Липидозы
- сфингомиелинозы (болезнь Ниманна-Пика);
- глюкоцереброзидоз (болезнь Гоше);
- метахроматические липодистрофии (сульфатидлипидозы);
- церемидтригексидоз (болезнь Фабри).
Наибольшее значение в дерматологической практике имеют первичные гиперлипопротеинемии, а из липидозов - болезнь Фабри.
Неврологические изменения также происходят. Затронутые младенцы имеют увеличенную селезенку и тяжелые неврологические изменения. Тип 3, форма для несовершеннолетних, начинается в любое время в детстве. У детей с типом 3 заболевания увеличены печень и селезенка, аномалии костей и медленно прогрессирующие неврологические изменения.
Многие люди с болезнью Гоше получают ферментную заместительную терапию, в которой ферменты вводят внутривенно, обычно каждые 2 недели. Ферментативная заместительная терапия наиболее эффективна, когда нет осложнений нервной системы. Это заболевание вызывает преждевременную смерть. При болезни Тай-Сакса ганглиозиды, которые являются продуктами липидного обмена, накапливаются в тканях. Болезнь чаще встречается среди семей еврейского происхождения в Восточной Европе. У детей с этим заболеванием прогрессирующая умственная отсталость проявляется в очень молодом возрасте, и у них, похоже, есть легкий мышечный тонус.
Первичные гиперлипопротеинемии, или семейные гиперлипопротеинемии, развиваются вследствие генетических нарушений обмена липопротеидов, что приводит к повышению концентрации холестерина и триглицеридов в плазме крови. Этот вид липопротеинемии D.S. Frederickson и R.J. Lewy (1972) подразделяют на пять типов.
Гиперлипопротеинемия I типа - первичная триглицеридемия, или гиперхиломикронемия, представляет собой аутосомно-рецессивное заболевание, обусловленное функциональной недостаточностью или отсутствием липопротеидлипазы. Встречается редко, развивается в раннем детском возрасте.
Спастичность сопровождается параличом, деменцией и слепотой. Эти дети обычно умирают в возрасте 3 или 4 лет. Болезнь нельзя лечить или вылечить. Перед зачатием родители могут знать, несут ли они ген, который вызывает заболевание. Во время беременности болезнь Тэй-Сакса может быть идентифицирована у плода с помощью биопсии хорионического ворсинки или амниоцентеза.
Болезнь Ниманна-Пика вызвана отложением сфингомиелина или холестерина в тканях. Это заболевание вызывает многочисленные неврологические проблемы. Болезнь Ниманна-Пика имеет несколько форм, в зависимости от тяжести дефицита фермента, который определяет количество сфингомиелина или холестерина, который накапливается. Наиболее серьезные формы встречаются особенно у людей еврейского происхождения.
Гиперлипопротеинемия II типа генетически гетерогенна, характеризуется увеличением содержания в плазме крови холестерина II на фоне нормального уровня триглицеридов (тип IIа) или его повышения (тип IIб). Первичный дефект - мутация генов, кодирующих рецепторы к липопротеинам низкой плотности. Клиническая картина наиболее выражена у гомозигот, развивается обычно в раннем детском возрасте, в виде туберозных, сухожильных, плоских ксантом, интертригинозные ксантелазмы имеют более тяжелый прогноз.
Запомните, жир сам по себе из организма не выводится…
Мягкие формы встречаются у людей, принадлежащих ко всем предкам. В самой тяжелой форме дети не растут нормально и имеют множественные неврологические проблемы. Эти дети обычно умирают в возрасте 3 лет. Дети с заболеванием типа С проявляют симптомы в детстве, с судорогами и неврологическими нарушениями. Некоторые формы болезни Ниманна-Пика диагностируются у плода посредством биопсии хорионического ворсинки или амниоцентеза. После рождения диагноз основан на биопсии печени. У болезни Ниманна-Пика нет лечения, и дети обычно умирают от инфекции или от прогрессирующей дисфункции центральной нервной системы.
Гиперлипопротеинемия III типа наследуется, по-видимому, как по аутосомно-рецессивному, так и аутосомно-доминантному типу. Первичный дефект заключается в модификации или отсутствии апопротеина Е2. Отмечается резкое повышение уровня холестерина и триглицеридов в крови, поражение кожных покровов в виде плоских ксантом ладоней, реже - туберозных, сухожильных ксантом и ксантелазм.
Лекарственные средства для улучшения метаболизма
Болезнь Фабри вызвана отложением гликолипидов в тканях. Это заболевание вызывает кожные вывихи, боль в конечностях, плохое зрение, повторяющиеся эпизоды лихорадки и почечной или сердечной недостаточности. При болезни Фабри гликолипиды, продукт липидного обмена, накапливаются в тканях. Поскольку дефектный ген этого редкого заболевания передается Х-хромосомой, продвинутая стадия заболевания встречается только у мужчин. Накопление гликолипидов вызывает кожные нераковые опухоли кожи, которые образуются в нижней части ствола.
Гиперлипопротеинемия IV типа может быть индуцированной углеводами или семейной, наследуемой аутосомно-доминантно. Для нее характерно значительное увеличение уровня триглицеридов, наличие эруптивных ксантом.
Гиперлипопротеинемия V типа характеризуется накоплением в плазме хиломикронов и триглицеридов. Клиническая картина сходна с таковой при гиперлипидемии I типа. Характер наследования неясен, не исключена мультифакториальная природа.
Роговицы становятся непрозрачными, что приводит к нарушению зрения. В руках, ногах и эпизодах лихорадки развивается жжение. Дети с болезнью Фабри развиваются с почечной недостаточностью и сердечными заболеваниями, хотя большинство из них достигает зрелости. Почечная недостаточность вызывает гипертонию, которая может привести к инсульту.
Может ли нарушение процессов в организме спровоцировать набор лишнего веса?
Болезнь Фабри может быть диагностирована у плода через биопсию хорионического ворсинки или амниоцентез. Болезнь нельзя излечить или лечить напрямую, но исследователи изучают лечение, при котором дефицитный фермент заменяется переливанием. Лечение состоит из приема анальгетиков для облегчения боли и лихорадки или противосудорожных средств. Люди с почечной недостаточностью могут нуждаться в пересадке почки.
При первичных гиперлипопротеинемиях обнаруживают отложение в коже липидов с образованием разного рода ксантом. Липидные отложения вызывают небольшую воспалительную реакцию и новообразование коллагеновых волокон.
Различают следующие формы ксантом: плоскую (в том числе ксантелазму), множественную узелковую (эруптивную), диссеминированную, ювенильную ксантогранулему, туберозную, сухожильную.
Болезнь Фабри затрагивает только мужчин. . Гиперлипидемии определяются как увеличение концентрации липидов в плазме крови. Увеличение холестерина в крови увеличивает частоту инфаркта миокарда и инфаркт головного мозга, которые снижаются при снижении уровня холестерина в крови. В частности, ответственна доля холестерина низкой плотности.
При каких заболеваниях возникает нарушение липидного обмена
Холестерин, который всасывается в кишечник, поступает из рациона, с одной стороны, и с образованием печени и превращения в желчные кислоты, с другой. Он переходит в кровь в виде частиц вместе с фосфолипидами и различными белками, различая частицы с различной плотностью. Эти частицы переносят холестерин в ткани. Высокий уровень холестерина увеличивает риск сердечно-сосудистых проблем, если он связан с гипертонией, курением, сахарным диабетом, ожирением, пожилым возрастом или сердечно-сосудистой семейной историей.
Плоская ксантома может быть ограниченной и распространенной. Ограниченная ксантома наиболее часто располагается на коже век (ксантелазма) в виде плоского очага желтого цвета, овоидных или лентовидных очертаний. В случаях генерализованных плоских ксантом. если не выявляется гиперлипидемия, необходимо исключить лимфопролиферативные зиболевания, миелому и другие системные заболевания.
Снижение уровня липидов в крови обычно связано с другими заболеваниями, такими как гипотиреоз, недоедание, мальабсорбция желудочно-кишечного тракта или анемия, или наблюдается в низком диапазоне нормальности; не имея клинического значения само по себе.
Что спросит ваш врач?
Другими редкими нарушениями липидного обмена являются цереброгендинозный ксантоматоз и ситостеролемия. Повышенные уровни холестерина и других типов липидов, как таковые, обычно бессимптомны, но показано, что изменения в липидах связаны с сердечно-сосудистыми заболеваниями. Увеличивается уровень холестерина и триглицеридов. Курс с ксантомами и ранним артериосклерозом. Семейная гипертриглицеридемия. Это происходит при ожирении, гипергликемии и артериосклерозе. Смешанная гипертриглицеридемия. Это связано с ожирением, гипергликемией и гиперурикемией. Дефицит лецитиновой холестерина ацилтрансферазы. У этого есть проблемы печени, почек, глаз, анемии и ускоренного атеросклероза. Он редко вторичен по отношению к другому заболеванию: первичный билиарный цирроз, гипотиреоз, сахарный диабет и другие; и наименьшее из-за дефицита определенного фермента, унаследованного от родителей. Избыток триглицеридов в крови может быть связан с гиперкалорическими диетами и ожирением, с избыточным алкоголем, диабетом, гипотиреозом и лекарствами.
- Наследственные гиперлипидемии.
- Гипертриглицеридемия аутосомно-рецессивного наследования.
- Это происходит с преждевременным коронарным артериосклерозом и ксантомами.
- Комбинированная гиперлипидемия.
- Иногда добавляется употребление наркотиков или алкоголя.
Патоморфология. В верхних отделах дермы обнаруживают скопления пенистых клеток, располагающихся как диффузно, так и в виде широких тяжей. Цитоплазма их заполнена двоякопреломляющими липидами, в результате чего при окраске гематоксилином и эозином они выглядят светлыми, а при окраске Суданом - оранжевыми. Ксатомные клетки обычно имеют одно ядро, но встречаются и многоядерные клетки, типа клеток инородных тел {клетки Тутона). среди них могут находиться гистиоциты и лимфоидные клетки. Фиброза обычно не наблюдается.
Восстановить метаболизм и вернуть здоровье
Диагноз гиперхолестеринемии будет проводиться с помощью лабораторных анализов: анализы крови, чтобы узнать общий уровень холестерина и их различные фракции. Диета и жизнь не были бы факторами, с помощью которых мы могли бы вмешаться с детства, чтобы предотвратить появление гиперлипидемии.
Первым столпом лечения гиперлипидемии является диета. Потребление общих жиров и пропорционально насыщенных жиров и холестерина должно быть уменьшено. Жирное мясо, колбасы, яичные желтки, некоторые молочные продукты и пальмовое и кокосовое масло очень богаты насыщенными жирами и холестерином и должны быть ограничены до максимума. Мононенасыщенные жирные кислоты оказывают защитное действие на атеросклероз: большинство жиров рекомендуется в качестве оливкового масла. Полиненасыщенные вещества содержатся в рыбе, а также в кукурузных и подсолнечных маслах с менее жесткими ограничениями, чем для насыщенных жиров.
Множественная узелковая (эруптивная) ксантома характеризуется высыпанием многочисленных безболезненных узелков, чаще полушаровидных, величиной с чечевицу, желтоватого или желтовато-оранжевого цвета с венчнком эритемы вокруг. Описаны перифолликуляриый и фолликулярный ксантоматоз с кистозными изменениями волосяных фолликулов.
Если есть избыточный вес, важно общее ограничение калорийности. Также интересно делать регулярные физические упражнения. Чем больше сердечно-сосудистых факторов риска существует, тем важнее будет строгая диета. Во многих случаях диеты недостаточно, и необходимо добавить фармакологическое лечение, которое обычно необходимо для жизни.
Диеты при лечении гиперхолестеринемии. Ограничьте потребление общих жиров, которые составляют менее 30% от общей калорийности: 10% насыщенных и полиненасыщенных жирных кислот и 15% мононенасыщенных. Используйте оливковое масло. Ешьте овощи и фрукты в изобилии. Избегайте конфет, пирожных, орехов, закусок и мороженого. Хлебный рис, картофель, хлеб и макароны допускаются умеренно, лучшие интегралы.
- Менее 300 мг холестерина в день.
- Ешьте много рыбы и немного мяса, предпочтительно индейки, курицы без кожи.
- Ограничьте яйца до двух в неделю.
- Ограничьте жирное молоко, в пользу молока и снятых йогуртов.
- Мясо и обезжиренный сыр в очень малых количествах.
Патоморфология. В ранних стадиях развития находят скопления ксантомных клеток, гистиоцитов и нейтрофильных гранулоцитов. Пенистые клетки встречаются редко. Гистиоциты содержат много жирных кислот и триглицеридов, в меньшей мере - эфиров холестерина.
С эруптивной кеантомой сходна диссеминированная ксантома. Высыпания локализуются преимущественно сгруппированно в кожных складках, сочетаются с ксантомами полости рта, верхних дыхательных путей, склеры и роговицы,мозговых оболочек. Вопрос о нозологической принадлежности не решен. Предполагается, что процесс является реактивной пролиферацией макрофагально-гистиоцитарной системы неизвестной природы со вторичной ксантемизацией. Некоторые авторы связывают это заболевание с гистиоцитозом, в частности с болезнью Хенда-Шюллера-Крисчена.
Ишемическая болезнь сердца прерывистая хромота нижних конечностей. ишемические проблемы нервной системы. атеросклероз на других территориях: почечная, кишечная и др. Жировые отложения на других уровнях: ксантомы. . Спортсмены или люди, которые тренируются усердно в тренажерном зале, всегда должны быть внимательны к их здоровью и питанию. В спортивном питании одной из основных тем, которые следует обсудить, является метаболизм липидов, наборов молекул, состоящих из водорода, кислорода, углерода и других элементов, таких как азот, сера и фосфор.
Ювенильная ксантогранулема существует с рождения или появляется в первые месяцы жизни в виде множественных, обычно рассеянных высыпаний величиной до 2 см (редко больших размеров), плотноватой консистенции, желтоватого или желто-коричневого цвета. В большинстве случаев процесс ограничивается кожей, но могут быть и системные изменения с поражением селезенки, печени, глаз, легких и крови. Может сочетаться с нейрофиброматозом. Вопрос о нозологической сущности заболевания не решен.
При метаболизме липидов можно генерировать до 80% энергии физической активности, которую вы используете в течение шести часов обучения. Когда вы занимаетесь спортом, потребление энергии не производится окислением жирных кислот, а вместо этого благодаря запасам гликогена.
Как метаболизируются липиды?
Метаболизм липидов осуществляется благодаря ферменту под названием «липаза», а затем, благодаря карнитину, энергия переносится в клетки. Они обычно смешивают липиды с жирами. Жиры - это некоторые типы липидов, но они не единственные, которые существуют. Фактически, липиды выполняют множество функций в организме, таких как, например, запас энергии с триглицеридами, регуляторная функция со стероидами и т.д.
Патогенез неясен. Одни авторы считают его реактивной пролиферацией гистиоцитов, другие высказывают мнение о невоидной природе, а также о близости его к гистиоцитозу X, но против этого свидетельствуют данные электронной микроскопии, не выявившие гранул Лалгертанса в клетках ювенильной ксантогранулемы.
Патоморфология. В ранней стадии обнаруживают большие скопления гистиоцитов и макрофагов, инфильтрированных липидами, лимфоидные клетки и эозинофильные гранулоциты. Липиды находятся среди гистиоцитов и макрофагов, а также в вакуолизированной цитоплазме пенистых клеток. В зрелых элементах имеются очаги гранулематозного строения, сливающиеся с инфильтратом из гистиоцитов, лимфоцитов, эозинофильных гранулоцитов, пенистых клеток и гигантских клеток типа Тутона. Среди них располагаются. гигантские клетки, ядра которых размешены в виде венчика, что является типичным для ювенильной ксантогранулемы. В старых очагах отмечаются пролиферация фибробластов и фиброз.
Ювенильную ксантогранулему дифференцируют от ранних стадий болезни Хенда-Шюллера-Крисчена, при которой выявляются массивные скопления мономорфных гистиоцитов, а также от ее гранулематозной стадии, дерматофибромы с липидизацией. При последней нет эозинофильных гранулоцитов и типичных для ксантогранулемы гигантских клеток с ядрами, расположенными в виде венчика.
Туберозные ксантомы - довольно крупные образования величиной от 1 до 5 см, выступающие над поверхностью кожи, желтого или оранжевого цвета.
Патоморфология. В длительно существующих очагах находят диффузные или очаговые скопления ксантомных клеток, снимающие почти всю толщу дермы. С течением времени преобладают фибробласты и новообразованные коллагеновые волокна, окружающие группы пенистых клеток, впоследствии полностью их замещая. Иногда в очагах наряду с фиброзными изменениями отмечается отложение солей кальция.
Сухожильные ксантомы - плотные, медленнорастущие опухолевидные образования, располагающиеся в области сухожилий, прикрепляющихся к отросткам локтевой кости, надколеннику и пяточной кости. В редких случаях сухожильные ксантомы являются синдромом церебросухожильного ксантоматоза, редкого аутосомно-рецессивного заболевания, характеризующегося накоплением холестерина в основном мозге, сердце, легких, сетчатке глаз и др. и развитием неврологических и эндокринных нарушений, изменения психики, коронаросклероза, катаракты и др.
Очень редким вариантом ксантом является так называемая периневральная ксантома, клинически проявляющаяся небольшими болезненными красноватыми, плотными, слегка возвышающимися бляшками на стопах, развивающаяся у больных холециститом, гепатитом, сахарным диабетом и гиперлипопротеинемией.
Гистологически обнаруживают концентрически расположенные скопления пенистых клеток вокруг кожных нервов.
Гистогенез. При всех видах ксантом имеются скопления клеток с пенистой цитоплазмой, содержащей липиды (суданофильные включения). Эти клетки являются макрофагами в различных стадиях развития, что доказано этимологическими методами. Они богаты гидролитическими ферментами (лейцинаминопептидаза, неспецифическая эстераза и кислая фосфатам), пероксидазная активность в них отсутствует. Благодаря отложению липопротеидов активные макрофаги превращаются в пенистые клетки различных типов в зависимости от стадии их трансформации. Так, в первой стадии процесса макрофаги еще не изменены, но уже нагружены холестерином и липидами (1 тип клеток), во второй стадии появляются классические пенистые клетки с мелкими гранулами и плотным ядром (II тип клеток), затем следует третья стадия - образование гигантских пенистых клеток, в которых при электронной микроскопии обнаружены лизосомы и фаголизосомы, что указывает на их функциональную активность. Они синтезируют липопротеилы и фосфолипиды.
Участвуют в патологическом процессе и перициты сосудов, из которых, возможно, образуются типичные пенистые клетки. Наряду с пенистыми клетками в очагах выявляется большое количество тканевых базофилов. Гистохимически в ксантомных клетках можно идентифицировать триглицериды, жирные кислоты, фосфолипиды, холестерин.
Липидный обмен - это метаболизм липидов, он представляет собой сложный физиологический и биохимический процесс, который происходит в клетках живых организмов. Нейтральные липиды, такие как холестерин и триглицериды (ТГ), нерастворимы в плазме. В результате циркулирующие в крови липиды привязаны к протеинам, транспортирующим их в различные ткани для энергетической утилизации, отложения в виде жировой ткани, продукции стероидных гормонов и формирования желчных кислот.
Липопротеин состоит из липида (этерифицированной или неэтерифицированной формы холестерина, триглицеридов и фосфолипидов) и белка. Протеиновые компоненты липопротеина известны как аполипопротеин и апопротеины. Различные аполипопротеины являются факторами коферментов и лигандами рецепторов.
Липидный обмен разделяется на два основных метаболических пути: эндогенный и экзогенный. Это подразделение основано на происхождении рассматриваемых липидов. Если источником происхождения липидов является пища, то речь идет об экзогенном метаболическом пути, а если печень - об эндогенном. Выделяют различные классы липидов, каждый из которых характеризуется отдельной функцией. Различают хиломикроны (ХМ), липопротеины очень низкой плотности (ЛПОНП), липопротеины средней плотности (ЛПСП), и липопротеины высокой плотности (ЛПВП). Метаболизм отдельных классов липопротеинов не является независимым, все они тесно взаимосвязаны. Понимание липидного обмена важно для адекватного восприятия вопросов патофизиологии сердечно-сосудистых заболеваний (ССЗ) и механизмов действия лекарств.
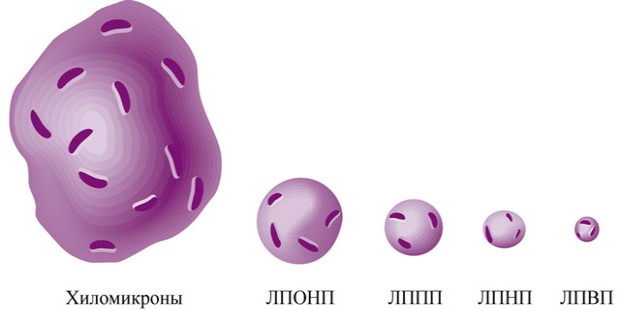
Холестерин и триглицериды необходимы периферическим тканям для разнообразных аспектов гомеостаза, включая поддержания клеточных мембран, синтез стероидных гормонов и желчных кислот, а также утилизацию энергии. Учитывая то, что липиды не могут растворяться в плазме, их переносчиками являются различные липопротеины, циркулирующие в кровеносной системе.
Базовая структура липопротеина обычно включает ядро, состоящее из этерифицированного холестерина и триглицерида, окруженных двойным слоем фосфолипидов, а также не этерифицированным холестерином и различными протеинами, называющимися аполипопротеинами. Эти липопротеины отличаются по своим размерам, плотности и составу липидов, аполипопротеинов и другим признакам. Показательно, что липопротеины обладают различными функциональными качествами (таблица 1).
Таблица 1. Показатели липидного обмена и физические характеристики липопротеидов в плазме.
| Липопротеин | Содержание липидов | Аполипопротеины | Плотность (г/мл) | Диаметр |
|---|---|---|---|---|
| Хиломикрон (ХМ) | ТГ | A-l, A-ll, A-IV, B48, C-l, C-ll, C-IIL E | <0,95 | 800-5000 |
| Остаточный хиломикрон | ТГ, холестериновый эфир | B48,E | <1,006 | >500 |
| ЛПОНП | ТГ | B100, C-l, C-ll, C-IIL E | < 1,006 | 300-800 |
| ЛПСП | Холестериновый эфир, ТГ | B100, C-l, C-ll, C-l II, E | 1,006-1,019 | 250-350 |
| ЛПНП | Холестериновый эфир, ТГ | B100 | 1,019-1,063 | 180-280 |
| ЛПВП | Холестериновый эфир, ТГ | A-l, A-ll, A-IV, C-l, C-ll, C-lll, D | 1,063-1,21 | 50-120 |
Основные классы липопротеинов, упорядоченные по убыванию размера частиц:
- ЛПОНП,
- ЛПСП,
- ЛПНП,
- ЛПВП.
Пищевые липиды поступают в кровеносную систему, прикрепившись аполипопротеину (apo) B48, содержащему хиломикроны, синтезируемые в кишечнике. Печень синтезирует ЛПОНП1 и ЛПОНП2 вокруг apoB100, привлекая липиды, присутствующие в кровеносной системе (свободные жирные кислоты) или в пище (остаточный хиломикрон). Затем ЛПОНП1 и ЛПОНП2 делипидизируются липопротеинлипазой, высвобождающей жирные кислоты для потребления скелетными мышцами и жировой тканью. ЛПОНП1, высвобождая липиды, превращается в ЛПОНП2, ЛПОНП2 далее трансформируется в ЛПСП. Остаточный хиломикрон, ЛПСП и ЛПНП могут захватываться печенью посредством рецептора.
Липопротеины высокой плотности формируется в межклеточном пространстве, где apoAI контактирует с фосфолипидами, свободным холестерином и формирует дисковидную частицу ЛПВП. Далее эта частица взаимодействуют с лецитином, и образуются эфиры холестерина, формирующие ядро ЛПВП. В конечном итоге холестерин потребляется печенью, а кишечник и печень секретируют apoAI.
Метаболические пути липидов и липопротеинов тесно взаимосвязаны. Несмотря на то, что существуют ряд эффективных лекарств, снижающих липиды в организме, их механизм действия по-прежнему остаются мало изученным. Требуется дальнейшее уточнение молекулярных механизмов действия этих препаратов для улучшения качества лечения дислипидемии.
Общие характеристики липидного обмена
- Статины увеличивают скорость выведения ЛПОНП, ЛПСП и ЛПНП, а также уменьшают интенсивность синтеза ЛПОНП. В конечном итоге это улучшает липопротеиновый профиль.
- Фибраты ускоряют выведение частиц apoB и интенсифицируют продукцию apoAI.
- Никотиновая кислота снижает ЛПНП и ТГ, а также повышает содержание ЛПВП.
- Снижение веса тела способствуют уменьшению секреции ЛПОНП, что улучшает липопротеиновый метаболизм.
- Регулирование липидного обмена оптимизируется за счет омега-3 жирных кислот.
Генетические нарушения
Науке известен целый набор наследственных дислипидемических заболеваний, при которых основным дефектом является регуляция липидного обмена. Наследственная природа этих заболеваний в ряде случаев подтверждается генетическими исследованиями. Эти заболевания зачастую идентифицируются посредством раннего липидного скрининга.
Краткий перечень генетических форм дислипидемии.
Гиперхолестеринемия:
- Семейная гиперхолестеринемия.
- Наследственный дефективный apoB100.
- Полигенная гиперхолестеринемия.
Гипертриглицеридемия:
- Семейная гипертриглицеридемия.
- Семейная гиперхиломикронемия.
- Недостаток липопротеинлипазы.
Сбои в метаболизме ЛПВП:
- Семейная гипоальфалипопротеинемия.
- Недостаток LCAT.
- Точечные мутации apoA-l.
- Недостаток ABCA1.
Комбинированные формы гиперлипидемии:
- Семейная комбинированная гиперлипидемия.
- Гиперапобеталипопротеинемия.
- Семейная дисбеталипопротеинемия.
Гиперхолестеринемия
Семейная гиперхолестеринемия является монозиготным, аутосомным, доминантным заболеванием, включающим cбойную экспрессию и функциональную активность рецептора ЛПНП. Гетерозиготная экспрессия этого заболевания среди населения отмечается в одном случае из пятисот. Различные фенотипы были идентифицированы на основании дефектов в синтезе, транспортировке и связывании рецептора. Этот тип семейной гиперхолестеринемии ассоциируется со значительным поднятием ЛПНП, присутствием ксантом и преждевременным развитием диффузного атеросклероза.
Клинические проявления более выражены у пациентов с гомозиготными мутациями. Диагностика нарушений липидного обмена зачастую делается на основании выраженной гиперхолестеринемии при нормальных ТГ и присутствии сухожильных ксантом, а также при наличии в семейном анамнезе ранних ССЗ. Для подтверждения диагноза используются генетические методы. В ходе лечения используются высокие дозы статинов в дополнение к препаратам. В некоторых случаях требуется аферез ЛПНП. Дополнительные сведения, полученные в ходе последних исследований, подтверждают необходимость использования интенсивной терапии применительно к детям и подросткам, находящихся в зоне повышенного риска. Дополнительные терапевтические возможности для сложных случаев включают трансплантацию печени и генную заместительную терапию.
Наследственный дефективный apoB100
Наследственный дефект гена apoB100 являются аутосомным заболеванием, приводящим к липидным аномалиям, напоминающим таковые при семейной гиперхолестеринемии. Клиническая выраженность и подход в лечении этого заболевания сходны с таковыми для гетерозиготной семейной гиперхолестеринемии. Полигенная холестеринемия характеризуется умеренно выраженным повышением ЛПНП, нормальным ТГ, ранним атеросклерозом и отсутствием ксантом. Дефекты, включающие увеличенный синтез apoB и уменьшенную экспрессию рецептора, могут привести к поднятию ЛПНП.
Гипертриглицеридемия
Семейная гипертриглицеридемия является аутосомным заболеванием доминантного характера, характеризующимся повышенным триглицеридов в сочетании с инсулинорезистентностью и сбоем в регуляции кровяного давления и уровня мочевой кислоты. Мутации в гене липопротеинлипазы, лежащие в основе этого заболевания, отвечают за степень подъема уровня триглицеридов.
Семейная гиперхиломикронемия представляет экстенсивную форму мутации липопротеинлипазы, приводящую к более сложной форме гипертриглицеридемии. Недостаток липопротеинлипазы ассоциируется с гипертриглицеридемией и ранним атеросклерозом. При этом заболевании требуется сокращение потребления жиров и применение медикаментозной терапии в целях снижения ТГ. Также необходимо прекращение употребления алкоголя, борьба с ожирение и интенсивное лечение диабета.
Сбои в метаболизме липопротеинов высокой плотности
Семейная гипоальфалипопротеинемия является малораспространенным аутосомным заболеванием, включающим мутации в гене apoA-I и приводящим к уменьшению липопротеинов высокой плотности и раннему атеросклерозу. Дефицит лецитин-холестерин-ацилтрансферазы характеризуется сбойной этерификацией холестерина на поверхности частиц ЛПВП. В результате наблюдается низкий уровень ЛПВП. В ряде случаев были описаны различные генетические мутации apoA-I, включающие замену одной аминокислоты.
Анальфалипопротеинемия характеризуется накоплением клеточных липидов и присутствием пенистых клеток в периферических тканях, а также гепатоспленомегалией, периферической нейропатией, низким уровнем ЛПВП и ранним атеросклерозом. Причиной этого заболевания являются мутации в гене ABCA1, приводящие к клеточному накоплению холестерина. Усиленный почечный клиренс apoA-I способствуют снижению липопротеинов высокой плотности.
Комбинированные формы гиперлипидемии
Частота присутствия семейной комбинированной гиперлипидемии может достигать 2% среди населения. Она характеризуется повышенным уровнем apoB, ЛПНП и триглицеридов. Это заболевание вызывается избыточным синтезом apoB100 в печени. Выраженность заболевания у конкретного индивидуума определяется относительным недостатком активности липопротеинлипазы. Гиперапобеталипопротеинемия является разновидностью семейной гиперлипидемии. Для лечения этого заболевания обычно применяются статины в комбинации с другими препаратами, включая ниацин, секвестранты желчных кислот, эзетимиб и фибраты.
Семейная дисбеталипопротеинемия является аутосомным рецессивным заболеванием, характеризующимся присутствием двух аллелей apoE2, а также повышенным ЛПНП, наличием ксантом и ранним развитием ССЗ. Сбой в выведении ЛПОНП и остаточных хиломикронов приводит к образованию частиц ЛПОНП (бета-ЛПОНП). Так как это заболевание опасно развитием ССЗ и острого панкреатита, требуется интенсивная терапия для снижения триглицеридов.
Нарушения липидного обмена - общие характеристики
- Наследственные заболевания липопротеинового гомеостаза приводят к гиперхолестеринемии, гипертриглицеридемии и низкому уровню ЛПВП.
- В большинстве этих случаев отмечается повышенный риск ранних ССЗ.
- Диагностика нарушений обмена включает ранний скрининг при помощи липидограмм, являющихся адекватной мерой для раннего выявления проблем и начала терапии.
- Для близких родственников больных рекомендуется проведение скрининга при помощи липидограмм, начиная с раннего детства.
Второстепенные причины, способствующие нарушению липидного обмена
Небольшое количество случаев аномального уровня ЛПНП, ТГ и ЛПВП вызвано сопутствующими медицинскими проблемами и препаратами. Лечение этих причин обычно приводит к нормализации липидного обмена. Соответственно для больных дислипидемией требуется проведение обследования на наличие второстепенных причин нарушения липидного обмена.
Оценка второстепенных причин нарушений липидного обмена должна производиться при первичном обследовании. Анализ исходного состояния больных дислипидемией должен включать оценку состояния щитовидной железы, а также ферментов печени, сахара в крови и показателей биохимии мочи.
Нарушения липидного обмена при сахарном диабете
Диабет сопровождается гипертриглицеридемией, низким ЛПВП и наличием мелких и плотных частиц ЛПНП. При этом отмечается инсулинорезистентность, ожирение, повышенный уровень глюкозы и свободных жирных кислот и сниженная активность липопротеинлипазы. Интенсивный гликемический контроль и снижение центрального типа ожирения могут положительно сказываться на общем уровне липидов, особенно при наличии гипертриглицеридемии.
Нарушение гомеостаза глюкозы, наблюдаемое при диабете, сопровождаются повышенным давлением и дислипидемией, что приводит к атеросклеротическим явлениям в организме. Ишемические заболевания сердца являются наиболее важным фактором смертности у пациентов с сахарным диабетом. Частота этого заболевания в 3–4 раза выше у пациентов с инсулиннезависимым диабетом, чем в норме. Медикаментозная терапия по снижению ЛПНП, особенно при помощи статинов, эффективна в уменьшении тяжести ССЗ у диабетиков.
Непроходимость желчных путей
Хронический холелитиаз и первичный билиарный цирроз взаимосвязаны с гиперхолестеринемией посредством развития ксантом и повышенной вязкости крови. Лечение непроходимости желчных путей может способствовать нормализации липидного обмена. Несмотря на то, что при непроходимости желчных путей обычно можно использовать стандартные медикаментозные средства для снижения липидов, статины обычно противопоказаны для пациентов с хроническими заболеваниями печени или холелитиазом. Плазмофорез также можно использовать для лечения симптоматических ксантом и повышенной вязкости.
Заболевания почек
Гипертриглицеридемия часто встречается у пациентов, страдающих хронической почечной недостаточностью. По большей части это связано со сниженной активностью липопротеинлипазы и печеночной липазы. Аномальные уровни триглицеридов обычно отмечаются у лиц, проходящих лечение от перитонеального диализа. Было выдвинуто предположение, что сниженная скорость вывода из организма потенциальных ингибиторов липазы играет ключевую роль в развитии этого процесса. Также при этом отмечается повышенный уровень липопротеина (a) и низкий уровень ЛПВП, что приводить к ускоренному развитию ССЗ. К второстепенным причинам, способствующим развитию гипертриглицеридемии относятся:
- Сахарный диабет
- Хроническая почечная недостаточность
- Ожирение
- Нефротический синдром
- Синдром Кушинга
- Липодистрофия
- Табакокурение
- Избыточное употребление углеводов
Была сделана попытка при помощи клинических испытаний выяснить воздействие гиполипидемической терапии на пациентов с конечными стадиями почечной недостаточности. Эти исследования показали, что аторвастатин не способствовал снижению комбинированной конечной точки ССЗ, инфарктов миокарда и инсульта. Также было отмечено, что розувастатин не снижал встречаемость ССЗ у пациентов, находящихся на регулярном гемодиализе.
Нефротический синдром взаимосвязан с повышением ТГ и липопротеин (а), что вызвано усиленным синтезом apoB печенью. Лечение нефротического синдрома основано на устранении исходных проблем, а также на нормализации уровня липидов. Использование стандартной гиполипидемической терапии может быть эффективным, однако требуется постоянный мониторинг возможного развития побочных эффектов.
Заболевания щитовидной железы
Гипотиреоз сопровождается повышенным уровнем ЛПНП и триглицеридов, а степень их отклонения от нормы зависит от масштаба проблем с щитовидной железой. Причиной этого является снижение экспрессии и активности рецептора ЛПНП, а также уменьшение активности липопротеинлипазы. Гипертиреоз обычно проявляется низким ЛПНП и ТГ.
Ожирение
Центральное ожирение сопровождается повышенным уровнем ЛПОНП и триглицеридов, а также низким ЛПВП. Снижение массы тела, а также корректировка рациона приводят к положительному воздействию на уровень триглицеридов и ЛПВП.
Лекарственные препараты
Многие сопутствующие лекарственные препараты вызывают развитие дислипидемии. По этой причине начальная оценка пациентов с аномалиями в липидном обмене должна сопровождаться внимательным анализом принимаемых препаратов.
Таблица 2. Препараты, оказывающие влияние на уровень липидов.
| Препарат | Повышение ЛПНП | Повышение триглицеридов | Снижение ЛПВП |
|---|---|---|---|
| Тиазидные диуретики | + | ||
| Циклоспорин | + | ||
| Амиодарон | + | ||
| Росиглитазон | + | ||
| Секвестранты желчных кислот | + | ||
| Ингибиторы протеиназы | + | ||
| Ретиноиды | + | ||
| Глюкокортикоиды | + | ||
| Анаболические стероиды | + | ||
| Сиролимус | + | ||
| Бета-блокаторы | + | + | |
| Прогестины | + | ||
| Андрогены | + |
Тиазидные диуретики и бета-блокаторы при приеме часто вызывают гипертриглицеридемию и пониженный ЛПВП. Экзогенный эстроген и прогестерон, входящие в состав компонентов заместительной гормональной терапии и оральных контрацептивов, вызывают гипертриглицеридемию и снижение ЛПВП. Антиретровирусные препараты для ВИЧ-пациентов сопровождаются гипертриглицеридемией, повышением ЛПНП, инсулинорезистентностью и липодистрофией. Анаболические стероиды, кортикостероиды, циклоспорин, тамоксифен и ретиноиды при употреблении также приводят к аномалиям липидного обмена.
Лечение нарушений липидного обмена
Корректировка липидного обмена
Хорошо исследована и обоснована роль липидов в патогенезе атеросклеротических ССЗ. Это привело к активным поискам способов снижения уровня атерогенных липидов и усиления защитных свойств ЛПВП. Последние пять десятилетий характеризовались развитием широкого спектра диетических и фармакологических подходов для корректировки липидного обмена. Ряд этих подходов способствовал снижению риска ССЗ, что привело к широкому внедрению данных препаратов на практике (таблица 3).
Таблица 3. Основные классы препаратов, используемые для лечения нарушений липидного обмена.
| Фармацевтическая группа | ЛПНП | Триглицериды | ЛПВП |
|---|



