Холестериновые бляшки в сосудах шеи (сонной артерии) опасны, в первую очередь тем, что затрудняют кровоснабжение головного мозга. Холестериновые (атеросклеротические) бляшки в сосудах шейного отдела позвоночника образуются вследствие неправильного питания (злоупотребления жирной и богатой экзогенным холестерином пищей) и малоподвижного образа жизни (вместе – метаболический синдром). Часто атеросклеротические бляшки в сосудах шеи сопровождаются таковыми же в ногах (варикозное расширение вен) и на сердце.
Холестериновые бляшки в шейном отделе хорошо диагностируются методом ультразвукового исследования толщины интима медиа (ТИ) сонной артерии (подробнее о ). Наличие холестериновых бляшек в сонной артерии свидетельствует об их скоплении в кровеносных сосудах и других органов и тканей организма, в том числе в коронарных сосудах сердца (что может привести к развитию стенокардии и проявлению инфаркта) и в головном мозгу (инсульт).
Холестериновые бляшки в шее образуются при высоком уровне липопротеинов низкой и особо низкой плотности (ЛПНП и ЛПОНП) в крови. В шее кровеносные сосуды сужаются, что облегчает процесс образования здесь атеросклеротических отложений. Образовавшиеся бляшки могут со временем затвердевать (происходит атерокальционоз, накопление кальция) и лопаться (при этом если лопается свежая холестериновая бляшка, без кальция, то есть риск образования кровяного сгустка – тромба).
Основными симптомами холестериновых бляшек в сонной артерии являются:
- нарушение памяти и когнитивных функций головного мозга;
- головные боли;
- быстрая утомляемость и хроническая усталость;
- приступы головокружения;
- ощущение тяжести в голове;
- ухудшение слуха и зрения (в т.ч. мушки перед глазами), речи;
- нарушение координации движений;
- повышенная раздражительность.
Атеросклероз развивается медленно и, как правило, бессимптомно ( вообще отсутствую) до тех пор, пока в сосудах не накопится критическая масса атеросклеротических отложений. Указанные симптомы образования и накопления холестериновых бляшек в сонной артерии и сосудах шейного отдела позвоночника проявляются лишь в 60% наблюдаемых случаев.
Причинам образования атеросклеротических отложений в кровеносных сосудах шеи являются:
- гипертония (повышенное артериальное давление) – кровоток действует на стенки сосудов подобно тарану, чем выше давление, тем выше риск повреждения стенок (хотя гипертония не является );
- воспалительные процессы в артериях и венах, ведущие к повреждению эндотелия – в появляющиеся «трещины» происходит инфильтрация липопротеидов;
- поражение сосудов шейного отдела позвоночника вирусами герпеса, цитомегаловируса, микроорганизмами (например, хламидиями);
- разрушение стенок кровеносных сосудов антиоксидантами и (или) свободными радикалами;
- ожирение и повышенный уровень холестерина в крови (гиперхолестеринемия) – основным строительным материалом для атеросклеротических отложений является ЛПНП;
- гормональные сбои (выбросы адренокортикотропного и гонадотропного гормонов, что приводит к увеличению продукции – синтеза – эндогенного, собственного, холестерина).
Надо отметить, что существует целый ряд факторов, повышающих риск того, что одна или несколько из указанных причин образования холестериновых бляшек приведет к их формированию. Сюда относят гиподинамию (малоподвижный образ жизни), курение, злоупотребление алкоголем, сахарный диабет, избыточный вес, повышенное артериальное давление, регулярные стрессы и эмоциональные перенапряжения.
К немодифицируемым факторам (причинам) образования атеросклеротических отложений в сонной артерии относят наследственную предрасположенность, возраст.
Лечение холестериновых бляшек на шее
Метод лечения холестериновых бляшек в сосудах шеи определяется стадией заболевания. У атеросклероза принято выделять несколько стадий: на первой – когда остаются эффективными консервативные (не инвазивные, т.е. не требующие хирургического вмешательства) методы – на внутренних стенках кровеносных сосудов образуется жировой налет, а в повреждения эндотелия проникают липиды. Организм реагирует на последнее выработкой антител (макрофагов), которые «облепливают» липидное образование, постепенно образуя бляшку.
На первой стадии может быть лечение холестериновых бляшек в сонной артерии через специализированные , занятия спортом, прием препаратов для снижении уровня холестерина в крови (статинов), использования народных средств и биологически активных добавок (БАДов) на основе омега-3 кислот и льняного масла. Жировой налет в сонной артерии вообще со временем может рассасываться самостоятельно, не требуя никакого лечения. Для этого следует на время отказаться от употребления сладкого, мучного и жирного.
Как лечить холестериновую бляшку на сонной артерии на второй стадии? Под второй стадией подразумевается образование между отдельными атеросклеротическими отложениями фибриновых нитей («мостиков» из соединительной ткани) – лечить подвергшиеся фиброзу холестериновые бляшки без хирургического вмешательства уже не всегда невозможно (можно купировать состояние и добиться частичного регресса бляшки за счет приема ). С другой стороны, холестериновые бляшки в сонной артерии могут и не требовать лечения – они могут расти до определенного предала, после чего выходят в стадию нулевой активности.
Удаление холестериновых бляшек в сонной артерии
Удаление холестериновых бляшек на сонной артерии на второй стадии (фиброза) и на третьей (кальционоза) может происходить несколькими способами:
- нагнетанием кровяного (артериального) давления – но этот путь чреват образованием новых повреждений кровеносных сосудов и, как следствие, образованием новых атеросклеротических отложений;
- расширением кровеносных сосудов, однако этот метод малоэффективен на сонной артерии и применяется чаще при варикозном расширении сосудов конечностей;
- повышением тонуса кровеносных сосудов;
- очищением крови от холестерина – однако, этот метод не столько разрушает уже существующие бляшки, сколько служит профилактикой образования новых.
Цена удаления холестериновых бляшек на сонной артерии медикаментозными средствами целиком определяется стоимостью используемых препаратов. Цена оперативного лечения (каротидная эндартерэктомия, ангиопластика, стентирование) еще выше, если делается не по страховому полюсу. К оперативному лечению прибегают, когда консервативные методы оказываются бессильны.
Под консервативными методами удаления холестериновых бляшек является прием специализированных медикаментозных препаратов, увеличение в рационе доли , выполнение (ежедневное) и прием статинов иди других препаратов от высокого холестерина.
Как удалить холестериновые бляшки из сонной артерии безопасно? Оперативное вмешательство имеет некоторые риски, а медикаментозное лечение – противопоказания и побочные эффекты. Медикаментозное лечение может быть направлено на снижение уровня синтеза холестерина печенью, увеличение энергетического обмена в клетках – так удается удалить из крови и сонных артерий избыточный холестерин. Альтернативой являются настои, но их эффективность остается недоказанной.
Как убрать холестериновые бляшки из сонной артерии
Решение о том, как лучше убрать холестериновые бляшки на сосудах шеи и сонной артерии принимается по результатам обследования у кардиолога, окулиста, невролога, нефролога и сосудистого хирурга. Назначаются нагрузочные тесты, ЭКГ, коронография, УЗИ аорты и сосудов сердца, ангиография. Оценить кровоток в сонной артерии позволяет дуплексное и триплексное сканирование. Также может потребоваться МРТ – для визуализации сосудов и бляшек в них.
Чтобы убрать холестериновые бляшки в сосудах шейного отдела позвоночника будет назначено изменение образа жизни, терапия с применением медикаментозных препаратов.
Диета при холестериновых бляшках в сонных артериях
Диета при холестериновых бляшках в сосудах шеи носит профилактический характер и предполагает отказ от жирной пищи (животный жир является основой «строительного материала» для образования эндогенного холестерина), продуктов питания с высоким содержанием холестерина (экзогенного). Также в рационе питания предполагается большое количество растительной пищи (не менее 400 грамм или в присчёте на чистую клетчатку – растворимую и нерастворимую – до 30 г).
Также эффективны: льняное масло и льняные семечки, омега-3 и – в меньшей степени – омега-6 кислоты (содержатся в холодноводной рыбе и рыбьем жире). Витамин C, чеснок (эфирные масла) не показали сколь-нибудь заметного эффекта против атеросклеротических отложений, однако они эффективны против воспалительных процессов, часто являющихся первопричиной повреждения кровеносных сосудов и, следовательно, образования бляшек.
Стабилизирующими свойствами обладают такие препараты как статины, фибраты, никотиновая кислота и секверстанты желчных кислот – эти медикаментозные средства не способны разрушить атеросклеротические отложения, но могут замедлить или подавить образование новых отложений.
Операция по удалению холестериновых бляшек на шее
Хирургическое вмешательство (операция) по удалению холестериновых бляшек в сосудах шеи назначается, когда медикаментозные методы лечение не принесли (или не могут принести) эффекта, или если основное заболевание привело к осложнениям. Операция по удалению холестериновых бляшек на шее не ведет к полному выздоровлению, т.к. устраняется не причина заболевания, а его следствие.
Операция по удалению холестериновых бляшек на сонной артерии называется шунтированием сонной артерии. Назначение процедуры, как и определение возможных рисков для здоровья и жизни пациента осуществляется хирургом, кардиохирургом и сосудистым хирургом. В результате операции восстанавливается проходимость сосудов для крови, т.е. выполняется реваскуляризация.
Альтернативой операции по удалению холестериновой бляшке в сонной артерии является стентирование кровеносного сосуда – это малотравматическая процедура, при которой в артерии устанавливается стент, расширяющий просвет сосуда, и специальные мембранные фильтры. Мембраны фильтруют кровь от микротромбов, но не препятствуют кровообращению в мозгу.
Физкультура и физические нагрузки при атеросклерозе сосудов шеи
Физкультура и физические нагрузки при атеросклерозе сонной артерии и сосудов шеи носят профилактический характер и направлены на уменьшение уровня холестерина ЛПНП и повышение ЛПВП, увеличение эластичности стенок кровеносных сосудов, снижение уровня воспаления в них. Программа физических нагрузок при атеросклерозе сосудов шеи составляется согласно состоянию здоровья пациента, степени развития основного и сопутствующих заболеваний.
Сосудов шеи включают в себя, по возможности, ежедневные пешие прогулки, плавание (до 2 – 3 раз в неделю), бег (после прохождения стресс-теста и разрешения кардиолога). Физические упражнения не способны устранить холестериновые бляшки в шейном отделе, однако они являются средством профилактики дальнейшего развития заболевания.
Физиотерапия при атеросклерозе сонных артерий в случае выраженного заболевания включает в себя комплекс упражнений на все группы мышц. Как и при выборе упражнений для программы следует исключить движения, связанные с резким изменением положения головы (включая быстрые наклоны или вращения головой и туловищем). Лечебная гимнастика и физиотерапия при атеросклерозе сосудов шеи (сонной артерии) включает в себя общеукрепляющие упражнения, дыхательную гимнастику.
Сонные артерии играют в нашем организме очень важную роль, потому что отвечают за снабжение кровью большей части тканей и органов, а также головного мозга. Если этот процесс нарушается, страдает сам головной мозг, что может привести к печальным последствиям. К сожалению, атеросклероз сонных артерий и приводит к серьезным осложнениям. Почему начинает развиваться именно такой вид атеросклероза?
Причины образования бляшек
Нормальная и суженная сонная артерия
Чаще всего бывает так, что поражение сонных артерий атеросклерозом происходит после того, как этот недуг уже поразил артерии других бассейнов. Закупорка сонной артерии происходит из-за того, что в артерии появляется атеросклеротическая бляшка. Конечно же, это является отклонением от нормы, так как стенка сосуда должна быть гладкой, а сам просвет должен быть свободным.
Атеросклероз поражает сонные артерии по таким же причинам, как и другие сосуды. Среди причин есть те, которые связаны с образом жизни, а также внутренние причины, связанные с определенными заболеваниями. Перечислим основные из них.
- Атеросклероз других сосудов и артерий.
- Курение.
- Неправильное питание.
- Лишний вес.
- Сахарный диабет.
- Гипертония.
Симптомы заболевания
Очень часто это заболевание проходит бессимптомно, что еще больше сказывается на осложнениях и процессе лечения. Однако если более внимательно отнестись к состоянию своего здоровья, то можно увидеть определенные симптомы атеросклероза, которые дадут повод для срочного посещения врача.
Симптомы заболевания разные
Важно не упускать из виду транзиторные ишемические атаки, которые периодически повторяются. Они происходят как раз из-за того, что в головной мозг поступает недостаточное количество крови. Симптомы такой атаки обычно полностью перестают себя проявлять через сутки, но это может случиться и раньше, даже через час после начала. Не стоит ждать, когда же такой приступ повторится вновь, уже после первого случая нужно поспешить к врачу, чтобы избежать осложнений, например, инсульта. Симптомы ишемической атаки следующие:
- слабость;
- состояние оцепенения;
- покалывание и зуд в руке, ноге или в одной половине тела;
- нечленораздельная речь;
- потеря контроля над одной конечностью;
- потеря зрения на один глаз.
Все это является серьезным поводом для того, чтобы идти к врачу и проводить тщательную диагностику, которая поможет выявить атеросклероз сонных артерий. Что она в себя включает?
- Аускуляция сонных артерий. Ее цель - выявить вихревой поток, который говорит о сужении артерии.
- Измерение артериального давления.
- Ультразвуковое допплеровское исследование. Оно позволяет оценить кровоток и структуру в сосуде.
- Компьютерная томография. Структура сонных артерий определяется рентгеновским излучением и рентгеноконтрастным веществом.
- Магнитно-резонансная ангиография. Она также помогает оценить кровоток и структуру, но уже при помощи излучения магнитного поля.
После получения всех результатов врач поставит точный диагноз и приступит к назначению эффективного лечения.
Методы лечения
Каротидная эндартерэктомия
Лечение атеросклероза сонных артерий проводится по такому же принципу, как и лечение других видов атеросклероза. Первое, что нужно сделать - привести в порядок свой образ жизни, что включает в себя отказ от вредных привычек, нормализацию питания и умеренную физическую активность.
Врач может назначить препараты, которые снижают уровень холестерина и нормализуют липидный обмен. Лекарства, разжижающие кровь, помогут предупредить образование сгустков крови. Могут быть назначены препараты, контролирующие кровяное давление.
В тяжелых случаях заболевания проводится хирургическое лечение.
- Каротидная эндартерэктомия. Этот способ позволяет удалить бляшку, которая перекрывает поток крови. Такая операция позволяет в дальнейшем предотвратит риск возникновения инсульта.
- Стентирование и каротидная ангиопластика. Данные хирургические вмешательства обычно выполняются в том случае, если нельзя проводить каротидную эндартерэктомию. На место стеноза устанавливается маленький стент, препятствующий последующему суживанию артерии.
Что может произойти, если заниматься самостоятельным лечением или вообще махнуть на него рукой?
Последствия
Самое серьезное, что может случиться при данном заболевании - это инсульт, что означает большую угрозу жизни человека. Инсульт может проявиться в нескольких вариантах.
Процесс образования тромба и инсульта
Разрыв бляшки. Кусочек бляшки отрывается и попадает в небольшие артерии головного мозга. Происходит их закупорка, что приводит к блокаде кровоснабжения участка мозга, которые погибает.
Чтобы этого всего не произошло, нужно не только вовремя начать лечиться, но и придерживаться профилактических мер для предупреждения атеросклероза.
атеросклероз сонных артерий. лечение
Болезни сосудов.
Методы диагностики и лечения
Атеросклероз сонных артерий. Лечение
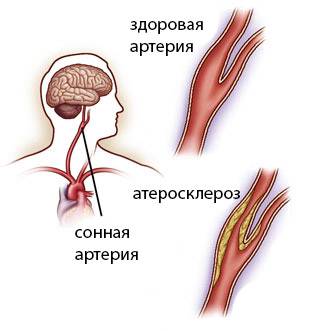
Через сонные артерии, проходящие на шее, происходит кровоснабжение органов, расположенных в голове человека, в первую очередь головного мозга. При атеросклерозе на стенках артерий происходит образование холестериновых бляшек, просвет сосуда сужается, ухудшается кровоток и кровоснабжение головного мозга, что, в конечном итоге, приводит к нарушению его работы, вплоть до инсульта.
Атеросклеротические бляшки в просвете сонной артерии бывают нескольких типов, чаще всего поверхность бляшки неровная (рыхлая, крошащаяся, как «творог», кальцинированная, т.е. «каменная», особенно при сахарном диабете).
С момента ее образования на стенке сосуда кардинально меняется характер кровотока: его скорость увеличивается в зоне бляшки и резко снижается после нее. Появляется, так называемая турбулентность тока крови и при сопуствующем высоком артериальном давлении мелкие частички (кусочки) этих бляшек отрываются, летят в артерии головного мозга, перекрывая просвет этих артерий. Это является причиной микроинсультов или «больших» инсультов, приводящих к параличам, парезам, и, как следствие, к инвалидизации и даже к летальным исходам!
Симптомы и диагностика
Атеросклероз сонных артерий поначалу протекает почти бессимптомно, поэтому важно очень внимательно относиться к состоянию своего здоровья.
На ранних стадиях развития заболевания больной может почувствовать внезапную слабость, покалывание в конечностях одной половины тела, головные боли и головокружения иногда с потерей сознания. Возможно внезапное ухудшение зрения в одном глазу или потеря контроля над движением конечностей, речь вдруг становится несвязной.
Это состояние называется транзиторной ишемической атакой и является, по сути, предвестником инсульта.
Если вы столкнулись с такими ощущениями, то это явный повод для немедленного обращения к врачу.
МРТ и КТ-ангиография сонных артерий.
Критический стеноз (сужение просвета на 85%) внутренней сонной артерии.
Для диагностики атеросклероза сонных артерий проводится:
- Аускультация артерий;
- Измерение артериального давления;
- УЗИ сонных артерий (дуплескное сканирование);
- Компьютерная томография (КТ) или КТ-ангиография;
- Магнитно-резонансная томография (МРТ) или МРТ-ангиография.
Обычно метод ультразвукового доплеровского исследования дает достаточно информации для диагностирования заболевания, в некоторых случаях, для более точной диагностики применяется КТ- или МРТ-ангиография сонных артерий.
Метод ангиографии применяется реже, только в случаях, если диагностика другими методами не дает нужного результата.
Обусловлено это тем, что при этом методе обследования возможно травмирование атеросклеротической бляшки и, как следствие этого, ишемическая атака или инсульт.
Профилактика
Для профилактики атеросклероза сонных артерий необходимо придерживаться несложных правил поведения в своей повседневной жизни:
- в первую очередь следует отказаться от пагубной привычки табакокурения;
- вести активный образ жизни – заниматься физическими упражнениями с посильной нагрузкой;
- следить за массой тела;
- соблюдать диету;
- контролировать уровень холестерина и сахара в крови, особенно при сахарном диабете.
Способы лечения
Лечение атеросклероза сонных артерий зависит от тяжести заболевания и общего состояния здоровья всего организма человека.
- На начальных стадиях заболевания врач (сосудистый хирург) может назначить медикаментозное лечение заболевания, включающее прием препаратов для снижения уровня холестерина в крови, нормализации липидного обмена.
- Хирургическое лечение атеросклероза сонных артерий применяется в случаях, когда требуется удаление атеросклеротической бляшки – как единственный путь для восстановления просвета артерии и профилактики возможного инсульта. Удаление холестериновой бляшки под общим наркозом через небольшой разрез в месте ее прикрепления называется каротидной эндартерэктомией.
Хирургическое лечение атеросклероза сонной артерии. Схема операции

Удаление атеросклеротической бляшки из просвета сонной артерии, желтым цветом показана бляшка.

После удаления бляшки, вшита заплата для расширения просвета артерии и улучшения кровотока.
- Еще один метод хирургического лечения этого заболевания — баллонная ангиопластика и стентирование.
Атеросклероз сонных артерий и профилактика ишемического инсульта
Что такое ишемический инсульт и преходящее нарушение мозгового кровообращения?

По мере прогрессирования атеросклероза происходит увеличение атеросклеротической бляшки на внутренней стенке сонной артерии. Соответственно возрастает риск развития инсульта. Прогрессирование атеросклеротического поражения (стеноза) сонных артерий приводит к развитию хронической ишемии головного мозга. При отрыве части атеросклеротической бляшки, ее частица (эмбол), с током крови по сонным артериям попадает в головной мозг, блокируя поступление крови к определенному участку мозга (эмболия), вследствие чего развивается инфаркт мозга.
В зависимости от размера частицы, и того куда, в конечном счете, попадает эмбол, эмболия может не проявляться никакими признаками вообще или вызывает преходящее нарушение мозгового кровообращения (транзиторная ишемическая атака), или инсульт.
Если функция поврежденного участка мозга восстанавливается полностью в течение 24 часов, эпизод называют преходящим нарушением мозгового кровообращения или транзиторной ишемической атакой (малым инсультом). Если признаки повреждения головного мозга не проходят через 24 часа это состояние называют инсультом.
Какие симптомы являются предвестниками ишемического инсульта?
Предвестниками инсульта являются симптомы, характерные для хронической ишемии головного мозга:

- Головная боль.
- Головокружение.
- Нарушение сна.
- Повышенная утомляемость при физических и умственных нагрузках.
- Трудность концентрации внимания и забывчивость.
- Шум в ушах или тяжесть в голове.
Необходимо отметить, что при отсутствии адекватного лечения, ишемия мозга прогрессирует и приводит к острому нарушению мозгового кровообращения (инсульт) или способствует развитию сосудистой деменции (слабоумие). Поскольку к вышеуказанным проявлениям может приводить как атеросклероз сосудов головного мозга так и атеросклероз сосудов шеи, единственным способом выяснить причину, назначить правильное лечение атеросклероза. Это значит обеспечить надежную профилактику инсульта, является проведение современного обследования.
Какие признаки и симптомы инсульта и транзиторных ишемических атак?

- Нарушения (затруднение) речи.
- Нечувствительность, слабость, паралич одной стороны тела или лица.
- Потеря зрения в одном глазу.
- Проблемы с равновесием или координацией.
Как уже отмечалось выше, если данные изменения полностью регрессируют в течение суток, у пациента диагностируется ТИА, если более 24 часов - ишемический инсульт.
Существует также понятие «микроинсульт», которое не является медицинским термином, а используется для описания инсульта, приведшего к инфаркту небольшой зоны мозга и, как следствие этого, проявляющегося «стертой» симптоматикой с быстрой реабилитацией. Однако, микроинсульт можно расценивать как предвестник ишемического инсульта. Примерно у половины больных в течение последующего года развивается «большой» инсульт.
Как выявить атеросклероз сосудов головного мозга и сонных артерий?

Некоторые из нижеприведенных исследований позволяют выявить заболевание сонных артерий до развития инсульта, что позволяет вовремя осуществить профилактику этого грозного состояния.
На уровне осмотра можно выявить «Каротидный шум» - это неправильный звук (систолический шум) выслушиваемый стетоскопом на шее в проекции сонных артерий из-за сужения сонной артерии, или различие в пульсе между двумя сторонами шеи. Он говорит о высоком вероятности поражения сонной артерии.
Лечение атеросклероза сосудов головного мозга и сонных артерий
При выявлении выраженного, но не проявляющегося атеросклероза сонных артерий лечение становится необходимым. Лечение направленно на предотвращение прогрессирования атеросклероза и профилактику инсульта. Основными направлениями терапии у пациентов с атеросклерозом церебральных сосудов и магистральных сосудов шеи является:
- коррекция нарушения функции органов эндокринной системы (в первую очередь, сахарного диабета),
- нормализация уровня холестерина крови (достигается соблюдением диеты и приемом лекарственных препаратов статинов),
- нормализация уровня артериального давления,
- отказ от курения.
Обязательно назначаются препараты для уменьшения вероятности формирования сгустка крови (тромба). Чаще всего назначаются препараты типа аспирина (тромбоАСС, кардиомагнил), или Плавикс.
Хирургическая профилактика ишемического инсульта

При значительном сужении сонной артерии атеросклеротической бляшкой обычно применяется эндартерэктомия сонной артерии. Хирургическая операция, которая включает в себя вскрытие просвета пораженной сонной артерии и удаление из неё атеросклеротической бляшки. Эта процедура хорошо отработана, обеспечивает длительный положительный результат в виде профилактики ишемического инсульта на многие годы. Н несет минимальный риск у большинства пациентов. Пребывание в клинике - обычно 24-48 часов.
Большинство пациентов испытывает небольшой дискомфорт и способно возвратиться к обычным действиям после лечения через короткий период выздоровления (7-14 дней).
 Как альтернатива хирургическому лечению используется внутрисосудистая (эндоваскулярная) методика. Баллоная ангиопластика со стентированием. В настоящее время в международных исследованиях проводится оценка эффективности данной методики для лечения атеросклероза сонной артерии. Эта процедура выполняется вместе с ангиографией под местной анестезией через прокол в паху.
Как альтернатива хирургическому лечению используется внутрисосудистая (эндоваскулярная) методика. Баллоная ангиопластика со стентированием. В настоящее время в международных исследованиях проводится оценка эффективности данной методики для лечения атеросклероза сонной артерии. Эта процедура выполняется вместе с ангиографией под местной анестезией через прокол в паху.
Суть процедуры во внутрисосудистом подведении к месту сужения сонной артерии специального катетера с баллоном. При раздувании баллона в просвете сонной артерии проводится расширение суженного участка. Для закрепления эффекта выполняется стентирование расширенной сонной артерии путем установки внутреннего стента (каркаса) сосуда. Период восстановления после ангиопластики со стентированием также очень мал.
Запишитесь на прием
Сосудистый центр им. Т.Топпера оказывает квалифицированную помощь по всем видам заболеваний сосудов.
Известно, что при атеросклеротических изменениях сосудов (сонной, подключичной артерий) суживается их просвет. При этом нарушается кровоснабжение не только органов шеи, но и головного мозга, что в конечном итоге может привести к инсульту. Операции на сосудистом аппарате шейного отдела могут быть назначены при обнаружении опухолей. Такое грозное заболевание, как инсульт, может быть вызван стенозом (сужением просвета) сонных артерий. Одним из эффективных методов лечения сосудистой системы шейного отдела является стентирование сонных артерий, которое призвано расширить просвет артерии и возобновить нормальный кровоток.
В каких случаях назначаются операции на сосудах шейного отдела
Аневризма артерии
Такое заболевание, как атеросклероз сосудистого аппарата шейного отдела, может спровоцировать образование инсульта. Шейные артерии могут быть повержены образованию таких патологий, как опухоли, тромбы, закрытые и открытые травмы, аневризмы и прочие нарушения, которые провоцируют серьезные заболевания, нередко заканчивающиеся летальным исходом.
При обнаружении аневризмы артерий или их открытого механического повреждения, операция по восстановлению целостности и нормальной работы сосудов может быть проведена безоговорочно. Также операции на сосудистом аппарате шейного отдела могут быть назначены в случае:
сужения сосудистого просвета – стеноза, при котором нарушается проходимость кровотока (при нарушении проходимости артерии в пределах от 40 до 80 %) нарушения состояния внутренних стенок артерий и обнаружения в них неровностей выявления атеросклеротических бляшек тромбоза полной закупорки сонной и подключичной артерий наблюдения у больных постоянных голоовокружений и потери зрения обнаружения опухолей злокачественных и доброкачественных (включая опухоли, прорастающие внутрь артерий) с дальнейшим их удалением 
Атеросклероз
Отметим, что сонные и подключичные артерии при атеросклеротических изменениях подвергаются большому риску полной закупорки, а также возникновению тромбофлебита. Операции, проводимые на сосудистом аппарате шейного отдела, эффективно избавляют пациентов от осложнений после большинства заболеваний и помогают избежать непоправимых последствий.
Проведение операций на шейных артериях может иметь некоторые противопоказания, к которым можно отнести:
наличие острой фазы ишемической болезни, поразившей головной мозг обнаружение кровотечений мозга
Операции не могут проводиться в случае, если внутренняя сонная артерия подвержена полной закупорке.
Совет: при частых головных болях и резком ухудшении зрения, необходимо обратиться к врачу на предмет возможного выявления сосудистых заболеваний.
Методы обследования сосудистого аппарата шеи
Выявить патологии сосудов шеи позволяют различные методики, которые позволяют вовремя поставить правильный диагноз, провести операцию или назначить необходимое терапевтическое лечение. К ним можно отнести:
Ангиография и МРТ сосудистого аппарата шейного отдела позволяют безошибочно определить лечащему специалисту нарушения процесса кровоснабжения мозга и органов шейного отдела. После обследования артерий таким образом можно получить полную картину болезни. МРТ может назначено при подозрении на: атеросклероз сосудистого аппарата; опухоли различной природы (при сдавливании артерий и опухолях назначается МРТ с использованием контраста); сосудистый тромбоз; васкулит (сосудистые воспаления). Ангиосканирование ультразвуком. Чаще всего применяется так называемое дуплексное сканирование сосудов шеи, при котором врач имеет возможность оценить состояние шейной сосудистой системы в двухмерной проекции, благодаря чему можно узнать, в каком состоянии находятся стенки артерий. Наряду с дуплексом может быть применено триплексное сканирование сосудов шеи (аналогичная процедура, позволяющая оценить характер сосудистой системы в трехмерной проекции). После ангиосканирования можно оценить характер эластичности артерий и вен, обнаружить опухоли (своевременное удаление опухоли может избавить от нежелательных последствий и существенно продлить жизнь пациента) и новообразования, а также аномалии хода кровеносного русла. Допплерографическое обследование позволяет выявить сосудистые патологии и ряд заболеваний, таких как энцефалопатия, ангиопатия, воспаления, травмы артерий и атеросклероз.
Как проводится лечение стеноза шейных артерий

Эндартерэктомия
При обнаружении стеноза в подключичной артерии, может быть назначено сонно-подключичное шунтирование. Операция заключается в создании анастомоза между сонной и подключичной артериями посредством специального шунта. После такой хирургической процедуры кровь может поступать как в подключичную артерию через вшитый шунт, так и через сонную артерию питать головной мозг.
Восстановить просвет можно при помощи эндартерэктомии, при которой пациенту вначале делается анестезия, а затем через незначительный разрез кожи в области шейного отдела обеспечивается доступ к артерии. После чего осуществляется извлечение из артерии бляшки и освобождается кровоток.
Совет: восстановить работу сердечно-сосудистой системы позволяет очищение крови лазером, которое значительно снижает содержание холестерина в организме, а также улучшает обмен веществ
Сосудистый атеросклероз можно ликвидировать посредством использования стентирования сонных артерий, совмещенного с ангиопалстикой. Данное оперативное вмешательство направлено на исключение попадания бляшек в область головного мозга. Вначале проводится местное обезболивание, а затем через прокол в районе паха врач вводит специальный катетер через бедренную артерию.
Катетер перемещается вдоль сосудистого канала вплоть до места сужения в районе сонной артерии, куда осуществляется имплантирование специального стента самораскрывающегося типа.
Таким образом, бляшка прижимается к сосудистой стенке и надежно фиксируется стентом. Данная методика не дает возможности оторваться бляшке или ее части и попасть в головной мозг, при этом восстанавливается кровоток и значительно снижается риск возникновения инсульта.
Данные методики полностью восстанавливают функции магистральных артерий шейного отдела. К тому же минимизируется риск возникновения повторного инсульта, ишемической болезни, а также кислородного голодания головного мозга, которое может развиться вследствие закупорки сосудистых каналов.
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
Операция на сонной артерии (СА) в основном показана пациентам, страдающим сужением сосуда, и призвана обеспечить адекватное кровоснабжение мозга. Сонные артерии – это наиболее крупные и важные сосуды, обеспечивающие поступление крови к головному мозгу, очень чувствительному к недостатку кислорода. Даже, казалось бы, небольшое сужение этих артерий способно вызвать симптомы повреждения нервной ткани, таит опасность инсульта и даже гибели больного.
Местами пристального внимания сосудистых хирургов являются зона бифуркации общей сонной и внутренняя сонная артерия (ВСА) – это те участки, которые наиболее часто подвергаются структурным изменениям, а потому именно они становятся объектом для оперативного лечения.

схема строения сонной артерии
Инсульт (инфаркт мозга) – одно из самых опасных заболеваний сосудистой системы и мозга, распространенность которого приняла в последние десятилетия угрожающие масштабы. Основная причина инфаркта мозга – атеросклероз, вызывающий критическое сужение просвета артерии. Конечно, разработаны терапевтические подходы в лечении патологии, но, как показывают результаты крупных исследований, ни один консервативный способ не может дать такой результат, как операция.
Нарушения кровотока в мозге не проходят бесследно, часто остаются тяжелые последствия, делающие больного инвалидом, а восстановить потерянные функции мозга возможно далеко не всегда даже при условии проведенной операции. В связи с этим обстоятельством огромное значение приобретает хирургическое лечение с целью профилактики сосудистых катастроф мозга, то есть еще до того, как пострадает нервная система.
Оперативная профилактика стеноза сонной артерии в разы снижает вероятность острого нарушения кровообращения, нормализует доставку крови к мозгу, улучшает самочувствие больных, а после инсульта дает возможность более успешной реабилитации.
Показания и противопоказания к оперативному лечению патологии сонных артерий
Оперативное вмешательство на сонных артериях чаще всего проводится при стенозе – сужении просвета сосудов. Причина такого сужения может быть в атеросклерозе, перегибе сосуда, образовании тромба. Более редким поводом для операции становится аневризма сонной артерии.

Показаниями к операции при стенозе сонной артерии являются:
Сужение более 70% даже при отсутствии симптомов патологии. Сужение более 50% при наличии симптомов ишемии мозга, перенесенные в прошлом ишемические атаки или инсульт. Стеноз менее 50% при перенесенных инсульте или транзиторной ишемической атаке. Внезапное нарушение деятельности мозга или прогрессирование хронической ишемии. Двустороннее поражение сонных артерий. Сочетанный стеноз позвоночных, подключичных и сонных артерий.
Открытые вмешательства на артериальных стволах несут определенный риск. Кроме того, стоит учитывать, что основная масса пациентов – пожилые люди, страдающие самой разной сопутствующей патологией, поэтому важно выделить не только показания, но и определить степень риска и противопоказания к оперативному лечению. Препятствием могут стать такие состояния как:
Тяжелые заболевания сердца, легких, почек в стадии декомпенсации, которые делают любую операцию невыполнимой; Выраженное нарушение сознания, кома; Острый период инсульта; Внутримозговое кровоизлияние на фоне ишемического некроза; Необратимое повреждение мозга при полной окклюзии сонных артерий.
Сегодня хирурги отдают предпочтение малоинвазивным манипуляциям, поэтому число противопоказаний постепенно сокращается, а лечение становится более безопасным.
Перед операцией больному предлагается пройти стандартный перечень обследований – анализы крови и мочи, электрокардиография, флюорография, исследование свертываемости крови, анализы на ВИЧ, гепатит и сифилис. Для уточнения особенностей патологии проводится ультразвуковое дуплексное сканирование артерий, ангиография, возможно – МРТ, мультиспиральная КТ.
Разновидности вмешательств на сонных артериях и техника их выполнения
Основными видами операций на сонных артериях являются:
Каротидная эндартерэктомия (с заплатой, эверсионная). Стентирование. Протезирование сосуда.
Разновидность оперативного вмешательства зависит не только от типа поражения сосудистой стенки, возраста и состояния пациента, но и от технических возможностей клиники, наличия опытных хирургов, владеющих сложными малоинвазивными методиками лечения.

Самой распространенной на сегодняшний день является каротидная эндартерэктомия, она же и самая радикальная, открытая, требующая наиболее заметного разреза. В США таких операций выполняется более 100 тысяч в год, в России – на порядок меньше, но все же охват нуждающихся в лечении постепенно увеличивается.
Стентирование сонных артерий имеет массу преимуществ перед открытой операцией при одинаковом операционном риске. Малоинвазивность и эстетичность делают ее более привлекательной, однако не все хирурги имеют достаточный опыт в ее проведении, поэтому выбор есть далеко не у каждого больного, тогда как время для устранения дефекта сосуда ограничено. В связи с этим обстоятельством альтернативное лечение с помощью стентирование проводится куда реже, чем эндартерэктомия.
Протезирование показано тем больным, у которых имеется значительное по распространенности поражение, не дающее возможности обойтись более щадящими методиками. При распространенном атеросклерозе протезирование считается методом выбора.
Каротидная эндартерэктомия
Каротидная эндартерэктомия – это основная операция по удалению атеросклеротической бляшки из сонной артерии, при которой удаляется патологическое содержимое из просвета артерии и восстанавливается естественный ток крови. Проводится она обычно под общим наркозом, но возможно и местное обезболивание с одновременным введением седативных препаратов.
Каротидная эндартерэктомия показана при атеросклерозе, тромбе в сонной артерии, которые вызывают клинически значимые нарушения гемодинамики в мозге, а также при бессимптомном атеросклерозе, но со значительным сужением сосуда.
Кожный разрез начинается позади уха, на 2 см отступя от края нижней челюсти книзу, параллельно ему, далее он идет вдоль грудинно-ключично-сосцевидной мышцы и составляет около 10 см в длину. После рассечения кожи и подлежащей клетчатки хирург отыскивает место деления общей сонной артерии, выделяет обе ее ветви и проникает к внутренней.

При проведении описанных манипуляций требуется большая осторожность, нервы аккуратно отводятся в сторону, лицевая вена перевязывается. Достигнув внутренней сонной артерии, хирург постарается как можно меньше контактировать с ней инструментами, так как неосторожное обращение с сосудами может вызвать повреждение целостности и фрагментацию бляшки, что чревато серьезной эмболией, тромбозом и инсультом прямо во время операции.
В сосуды вводится гепарин, они последовательно пережимается, затем производится продольный разрез артериальной стенки до проникновения внутрь просвета. Для обеспечения поступления крови в мозг на протяжении всего вмешательства в артерию помещают специальный силиконовый шунт. Он же препятствует кровотоку в зоне манипуляции на сосуде.
Следующий этап - непосредственное иссечение атеросклеротической бляшки. Начинают его ближе к месту деления общей сонной артерии, затем отслаивают бляшку на всем протяжении от общей сонной артерии до внутренней ее ветви до получения чистой и неизмененной интимы. При необходимости внутренняя оболочка может быть фиксирована к стенке артерии нитью.
Завершают удаление бляшки промыванием просвета сосуда физраствором. Благодаря промыванию удаляются жировые фрагменты, которые могут стать источником эмболии. Восстановление целостности сосуда возможно с помощью «заплаты», изготовленной из синтетических материалов или собственных тканей пациента.
После того, как все манипуляции на сосудистой стенке проделаны, из ее просвета удаляется шунт, хирург проверяет герметичность швов, последовательно снимая зажимы с внутренней, а затем – наружной сонной артерии. Ткани шеи ушиваются в обратном порядке, а в нижней части раны оставляется силиконовый дренаж.
Эверсионная эндартерэктомия – разновидность радикального лечения атеросклероза, показанная при очаговом изменении внутренней ветви сонной артерии в ее начальном отделе. После выделения артерии, ее отсекают от общего артериального ствола, отделяют бляшку, при этом как бы выворачивая сосудистую стенку наизнанку. После очищения ВСА, удаляются бляшки из общей и наружной ветви артерии, промывают место вмешательства физраствором и восстанавливают целостность тканей подобно тому, как это происходит при классической эндартерэктомии.
Преимуществом эверсионной техники можно считать меньшую травматичность и большую скорость выполнения, но ограничения в ее применении вызваны невозможностью удаления таким способом крупных бляшек (более 2,5 см).
Видео: проведение каротидной эндартерэктомии при атеросклерозе
Стентирование сонной артерии
Стентирование – один из самых современных способов лечения сосудистой патологии разной локализации. Метод имеет неоспоримые плюсы – малоинвазивность и небольшая операционная травма, возможность местной анестезии, короткий период реабилитации, ограничивающийся несколькими днями.
Вместе с тем, стентирование не лишено и недостатков. Во-первых, не везде есть хирурги, обученные этой технике, а для изучения отдаленных результатов недостаточно данных по причине новизны метода. Во-вторых, после стентирования сложно добиться длительного стойкого эффекта, рано или поздно может потребоваться повторное вмешательство, которое будет гораздо более сложным и травматичным, чем если бы первоначально была проведена классическая эндартерэктомия. Риски при повторных операциях увеличиваются многократно. Последнее обстоятельство касается выраженных стадий атеросклероза, при которых эффективность стентирования заведомо вызывает сомнения.

Стентирование считается прекрасной альтернативой классической или эверсионной эндартерэктомии, при которой успешно устраняется закупорка сонной артерии атеросклеротическими массами с минимальным риском для пациента. Операция осуществляется под контролем рентгеновской ангиографии с введением в сосуд контрастного вещества.
Доступ для стентирования кардинально отличается от такового при вышеописанных методиках. Это пункция вместо широкого разреза, проводимая под местным обезболиванием, что дает шанс на лечение людям пожилого возраста и с сопутствующей патологией, делающей радикальные операции противопоказанными.
Операция на внутренней сонной артерии посредством стентирования начинается с баллонной ангиопластики, то есть введения устройства (баллона), расширяющего просвет артерии в месте его стеноза. Затем в расширенный сосуд вводят стент – небольшую трубочку, напоминающую пружину или металлическую сетку, которая расправляется и удерживает просвет нужного диаметра.

стентирование сонной артерии
При введении баллона есть риск разрушения атеросклеротической бляшки с эмболическим синдромом и образованием тромба в сонной артерии, для профилактики которых выше места вмешательства помещаются специальные фильтры, улавливающие все, что может отделиться от стенки сосуда и мигрировать в кровь, идущую к мозгу.
Протезирование артерий
Протезирование СА необходимо больным с распространенным атеросклерозом, кальцификацией сосудистой стенки, при сочетании патологии с извитостью, перегибами артерии. Такая операция проводится тогда, когда заведомо известно, что более щадящее лечение не принесет результата или будет неоправданно трудоемким.
При протезировании производят отсечение внутреннего артериального ствола в зоне устья, удаление пораженного фрагмента, очищение сонных артерий от атеросклеротических наложений, а затем формируют соединение между оставшейся частью внутренней ветви и общей СА с помощью протеза. Протез представляет собой трубочку из синтетических материалов, диаметр которой подбирают индивидуально в зависимости от размеров соединяемых артерий. Завершают вмешательство обычным способом с установкой в рану дренажа.
Оперативное лечение извитости или перегиба сонной артерии необходимо тогда, когда они вызывают нарушения гемодинамики с симптоматикой ишемии головного мозга. Операции направлены на ликвидацию измененного участка путем резекции с выпрямлением артерий (редрессация). В сложных случаях, когда патологическая извитость занимает большой участок, его удаляют совсем, а сосуд протезируют.
Операция при извитости сонной артерии может быть проведена как под общим, таки под местным обезболиванием. Применяется такой же разрез, как при каротидной эндартерэктомии. Вмешательство обычно хорошо переносится больными и считается безопасным.
Послеоперационный период и последствия операций на сосудах
Обычно послеоперационный период протекает благоприятно, осложнения относительно редки. При каротидной эндартерэктомии наиболее вероятным осложнением считается повреждение проходящих близ артерий нервов – изменяется голос, нарушается глотание, появляется асимметрия лица из-за нарушения иннервации мимических мышц.
Со стороны операционного разреза возможны нагноение, кровотечение, несостоятельность швов, но в условиях современной хирургии при соблюдении всех технических требований к операции они маловероятны.

При стентировании также возможны некоторые риски. Это могут быть тромбоэмболии и закупорка сосудов мозга фрагментами атероматозных наложений, вероятность которых нивелируется применением интраоперационных фильтров. В отдаленном периоде есть риск тромбообразования в области стента, для профилактики которого длительно назначаются антиагреганты.
Среди последствий лечения патологии сонных артерий наиболее опасными являются инсульты, которые могут случиться во время операции или после нее. Современные методики лечения низводят риск к минимуму, поэтому тяжелые осложнения наблюдаются не более, чем в 3% случаев при бессимптомном течении стеноза и 6% при наличии признаков ишемии мозга.
Реабилитация после вмешательств на сонных артериях составляет около трех дней при неосложненном течении послеоперационного периода. Пациенту в этот срок рекомендован строгий постельный режим, затем активность постепенно увеличивается, но физических нагрузок и резких движений нужно избегать по крайней мере 2 недели, чтобы не вызвать расхождения швов.
После лечения разрешается принять душ, от ванны лучше отказаться. Подъем тяжестей запрещен, равно как и травмоопасные виды спорта. После стентирования стоит больше пить жидкости для ускорения выведения контрастного вещества.
По прошествии реабилитационного этапа пациент отправляется домой, а в течение года не менее двух раз должен будет показаться врачу. Ежедневно положено измерять артериальное давление, повышение которого может вызвать серьезные последствия, в том числе, и инсульт. Терапевт или кардиолог обязательно назначат гипотензивные препараты при любой степени гипертонии.
Необходимость изменение образа жизни и характера питания пациентами продиктовано наличием атеросклероза, который уже вызвал необратимые изменения в крупных артериях. Чтобы предупредить поражение сосудов с противоположной стороны, а также артерий сердца, мозга, почек необходимо соблюдать те рекомендации, которые разработаны для больных атеросклерозом
Операции на сосудах чрезвычайно сложны, поэтому и стоимость их не может быть низкой. Цена на каротидную эндартерэктомию составляет в среднем 30-50 тысяч рублей, в частной клинике она достигает 100-150 тысяч. Резекция сегмента сосуда при извитости потребует оплаты в 30-60 тысяч.
Стентирование – гораздо более дорогая процедура, стоимость которой может приблизиться к 200-280 тысячам рублей. В стоимость операции заложены затраты на расходные материалы, стенты, которые могут быть очень дорогостоящими, используемое оборудование.
Репортаж об операции при стенозе сонной артерии
Шаг 1: оплатите консультацию с помощью формы → Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму
Видов оперативных вмешательств, выполняемых на сосудах, огромное множество, впрочем, как и показаний к их проведению. В этой статье мы расскажем вам о современных оперативных техниках, используемых для лечения сосудистой патологии головного мозга, сердца и нижних конечностей.
Отзыв нашей читательницы Виктории Мирновой
Недавно я прочитала статью, в которой рассказывается о препарате Холедол для чистки сосудов и избавления от ХОЛЕСТЕРИНА. Данный препарат улучшает общее состояние организма, нормализует тонус вен, препятствует отложению холестериновых бляшек, очищает кровь и лимфу, а также защищает от гипертонии, инсультов и инфарктов.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли в сердце, тяжесть, скачки давления мучившие меня до этого - отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Церебро-васкулярные заболевания: показания к хирургическому лечению
Начнем с патологии сосудов головного мозга. При наличии данной патологии показанием к выполнению операции является:
наличие аневризмы какого-либо из сосудов головы, а также артерио-венозной мальформации;
патологическая извитость одного из крупных сосудов шеи; тромбоз сосудов головного мозга, при отсутствии возможности проведения тромболизиса (например, при наличии у пациента противопоказаний к тромболизисной терапии); наличие атеросклеротической бляшки в соответствующем сегменте кровеносного русла, которая перекрывает сосудистый просвет на 40 % и более; травма сосудов головы и / или шеи.
Выполняются не только операции на сосудах головы, но и операции на сосудах шеи. Что вполне логично, ведь кровь к головному мозгу изначально течет по сосудам шеи, а уже потом попадает непосредственно в сосуды головы.
Какие же операции выполняются при наличии соответствующих показаний?
Целостная аневризма
Рассмотрим возможные виды операций, соответственно каждому из вышеназванных показаний. При наличии целостной аневризмы выполняют:
 клипирование шейки аневризмы; эндоваскулярную окклюзию; стереотаксическую электрокоагуляцию; искусственное тромбирование аневризмы.
клипирование шейки аневризмы; эндоваскулярную окклюзию; стереотаксическую электрокоагуляцию; искусственное тромбирование аневризмы.
Выполнение операции клипирования требует обеспечения прямого доступа к аневризме, то есть, подразумевает необходимость трепанации.
Эндоваскулярный и стереотаксический метод, а также метод искусственного тромбирования относятся к мини-инвазивным хирургическим техникам, не требуют проведения трепанации, однако имеют ряд ограничений.
Разорвавшаяся аневризма
При наличии разорвавшейся аневризмы выполняют:
 удаление гематомы; эндоскопическую эвакуацию гематомы; стереотаксическую аспирацию гематомы.
удаление гематомы; эндоскопическую эвакуацию гематомы; стереотаксическую аспирацию гематомы.
Таких пациентов ведут консервативно, как при ОНМК по геморрагическому типу, но при наличии сформировавшейся гематомы приходится прибегать к одной из вышеназванных хирургических техник.
Извитость артерий
При выявлении патологической извитости артерии, несущей кровь к головному мозгу, выполняют:
баллонную ангиопластику; ангиостентирование. 
Баллонная ангиопластика
Оба метода являются мини-инвазивными, не требуют выполнения широких операционных разрезов.
Всем пациентам с патологической извитостью какого-либо из сосудов шеи показана операция, как единственно возможный вариант эффективного лечения.
Для чистки СОСУДОВ, профилактики тромбов и избавления от ХОЛЕСТЕРИНА — наши читатели пользуются новым натуральным препаратом, который рекомендует Елена Малышева. В состав препарат входит сок черники, цветы клевера, нативный концентрат чеснока, каменное масло, и сок черемши.
Закупорка артерий тромбом
При закупорке сосудов, несущих кровь к головному мозгу, тромбами показано проведение одного из следующих вмешательств:
каротидная эндартерэктомия; стентирование сосуда в месте его обтурации; селективный тромболизис. 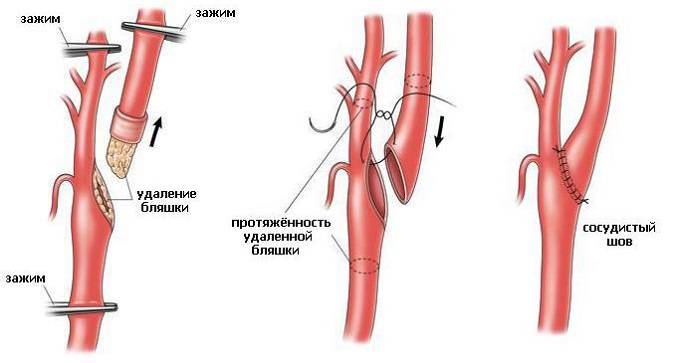
Каротидная эндартерэктомия
Из всех перечисленных вмешательств только каротидная эндартериэктомия требует выполнения операционного разреза, подразумевает прямое удаление тромба. Но сегодня чаще применяют стентирование или же селективный тромболизис, ввиду их меньшей травматичности.
Селективный тромболизис подразумевает введение вещества, обладающего тромболитической активностью, непосредственно в зону тромбоза (через специальный катетер).
Устранение атеросклеротической бляшки
При наличии атеросклеротической бляшки, вызывающей гемодинамический сбой, показано выполнение:
эндартерэктомии; баллонной ангиопластики; ангиостентирования. 
Стентирование артерии
Эндартерэктомия подразумевает непосредственное удаление бляшки из сосуда. При выполнении баллонной ангиопластики проходимость русла восстанавливается путем раздувания баллона, а при выполнении стентирования – за счет установки стента.
Многие наши читатели для ЧИСТКИ СОСУДОВ и снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
При травматическом повреждении какого-либо звена кровеносного русла головного мозга, во всех случаях показано проведение открытого оперативного вмешательства.
При локализации повреждения на уровне шеи производится послойное рассечение мягких тканей, поиск источника и остановка кровотечения. А при локализации повреждения на уровне головы производится трепанация, с последующим поиском источника и остановкой кровотечения. В ходе таких вмешательств накладывают специальные сосудистые швы.
Кардиологические заболевания: показания к оперативному лечению
Основным показанием к проведению операции на сосудах сердца является ИБС (ишемическая болезнь сердца). Но не всем пациентам, страдающим от данного заболевания, показана операция, ведь многих больных успешно удается вести консервативным путем. Хирургическое лечение показано в тех случаях, когда:
 ИБС неуклонно прогрессирует и не поддается медикаментозной коррекции; развивается инфаркт миокарда и есть возможность прооперировать пациента в острую стадию; с помощью объективных методов исследования установлено, что русло левой коронарной артерии сужено более, чем на 50 %, или же выявлен факт сужения всех коронарных артерий более, чем на 70 %.
ИБС неуклонно прогрессирует и не поддается медикаментозной коррекции; развивается инфаркт миокарда и есть возможность прооперировать пациента в острую стадию; с помощью объективных методов исследования установлено, что русло левой коронарной артерии сужено более, чем на 50 %, или же выявлен факт сужения всех коронарных артерий более, чем на 70 %.
То есть, операция показана при наличии угрожающих жизни состояний, которые не представляется возможным устранить каким-либо другим путем, кроме хирургического.
В настоящее время в кардиохирургии используется три основных метода лечения патологии сосудов сердца:
баллонная ангиопластика; ангиостентирование; аорто-коронарное шунтирование. 
Коронарное шунтирование
О баллонной ангиопластике и ангиостентировании уже было сказано выше. Разница лишь в том, что вмешательство проводится в русле коронарных артерий.
 Аорто-коронарное шунтирование – это открытая операция, выполняемая в условиях работы аппарата искусственного кровообращения (АИК), а также в условиях кардиоплегии. Операция длительная и довольно сложная, но в настоящее время ею отлично владеют все кардиохирурги.
Аорто-коронарное шунтирование – это открытая операция, выполняемая в условиях работы аппарата искусственного кровообращения (АИК), а также в условиях кардиоплегии. Операция длительная и довольно сложная, но в настоящее время ею отлично владеют все кардиохирурги.
Суть вмешательства состоит в том, что в обход пораженному сегменту коронарного русла сердца накладывается шунт, обеспечивающий прохождение крови в дистальном направлении. Для создания шунта обычно используют венозные сосуды пациента.
Патология сосудов ног: показания к хирургическому лечению
Все заболевания сосудов нижних конечностей можно разделить на две группы: болезни, поражающие артерии ног, а также болезни, поражающие вены ног. Соответственно, выделяем и две основные группы показаний к проведению операции:
 наличие гемодинамически значимого препятствия в русле сосудов, несущих кровь к нижним конечностям (в таких случаях, как правило, имеет место атеросклеротический процесс); наличие гемодинамически значимого затруднения в русле сосудов, обеспечивающих отток крови от нижних конечностей (как правило, имеет место варикозный процесс).
наличие гемодинамически значимого препятствия в русле сосудов, несущих кровь к нижним конечностям (в таких случаях, как правило, имеет место атеросклеротический процесс); наличие гемодинамически значимого затруднения в русле сосудов, обеспечивающих отток крови от нижних конечностей (как правило, имеет место варикозный процесс).
Соответственно данным группам показаний выделяют и различные варианты оперативных вмешательств, которые принципиально отличаются друг от друга.
Варианты оперативных вмешательств
При наличии показания первой группы (препятствие в русле артерий) возможно выполнение:
баллонной ангиопластики; ангиостентирования; шунтирования.
Пластика с помощью баллона или стента выполняется при поражении артерий нижних конечностей среднего и мелкого калибра.

Шунтирование
При поражении артерий ног крупного калибра выполняют один из следующих вариантов шунтирования:
аорто-бедренное; бедренно-бедренное; бедренно-подколенное; бедренно-тибиальное.
 Все это – реконструктивные операции на сосудах, ведь при их выполнении восстанавливается (реконструируется) определенный сегмент кровеносного русла ног. Наложение шунта подразумевает создание обходного пути в месте локализации гемодинамически значимого препятствия.
Все это – реконструктивные операции на сосудах, ведь при их выполнении восстанавливается (реконструируется) определенный сегмент кровеносного русла ног. Наложение шунта подразумевает создание обходного пути в месте локализации гемодинамически значимого препятствия.
Возможен также вариант ангиопротезирования. Это еще одна реконструктивная операция, при выполнении которой удаляется пораженный патологией сегмент сосуда и производится его замена имплантатом. С целью замены используют специальные тканевые имплантаты, в некоторых случаях возможно использование собственных сосудов.
Теперь рассмотрим варианты вмешательств, выполняемых при наличии показаний второй группы (ухудшение функции венозного русла). При варикозном поражении сосудов ног проводят:
флебэктомию; мини-флебэктомию; склеротерапию; лазерную коагуляцию; радиочастотную абляцию.
Флебэктомия представляет собой классический вариант решения проблемы, удаление пораженных варикозом сосудов ног.
Мини-флебоэктомия подразумевает выполнение тех же действий, но через мельчайшие разрезы (1-2 мм). Последние три из перечисленных выше методик являются минимально инвазивными и устраняют пораженные вены ног путем их склерозирования, коагуляции и абляции, соответственно.

Флебэктомия
Современная ангиохирургия обладает немалым количеством эффективных способов и методик вмешательств. Отмечается стойкая тенденция к предпочтительному применению мини-инвазивных методик, которые являются минимально травматичными для пациента и дают прекрасные результаты. Лечение сосудов нижних конечностей, сердца, головного мозга может быть относительно легким и быстрым, если решать вопрос об операции своевременно.
Вы все еще думаете что ВОССТАНОВИТЬ сосуды и ОРГАНИЗМ полностью невозможно!?
Вы когда-нибудь пытались восстановить работу сердца, мозга или других органов после перенесенных патологий и травм? Судя по тому, что вы читаете эту статью — вы не по наслышке знаете что такое:
часто возникают неприятные ощущения в области головы (боль, головокружение)? внезапно можете почувствовать слабость и усталость… постоянно ощущается повышенное давление… об одышке после малейшего физического напряжения и нечего говорить…
Знаете ли Вы, что все эти симптомы свидетельствуют о ПОВЫШЕНОМ уровне ХОЛЕСТЕРИНА в вашем организме? И все что необходимо — это привести холестерин в норму. А теперь ответьте на вопрос: вас это устраивает? Разве ВСЕ ЭТИ СИМПТОМЫ можно терпеть? А сколько времени вы уже «слили» на неэффективное лечение? Ведь рано или поздно СИТУАЦИЯ УСУГУБИТЬСЯ.
Правильно — пора начинать кончать с этой проблемой! Согласны? Именно поэтому мы решили опубликовать эксклюзивное интервью с главой Института Кардиологии МИНЗДРАВА России — Акчуриным Ренатом Сулеймановичем, в котором он раскрыл секрет ЛЕЧЕНИЯ повышенного холестерина. Читать интервью…

Сонные артерии отвечают за кровоснабжение тканей головного мозга, и потому патологии в этих сосудах относятся к жизненно опасным состояниям.
Срочная хирургия показана в следующих случаях:
Деформация с перегибом или закручиванием (извитость сонной артерии); Нарушение целостности сосуда (колотая или резаная травма); Аневризма сонной артерии (расслоение стенки с угрозой разрыва); Сужение просвета сосуда, приводящее к гипоксии мозга; Закупорка сонной артерии эмболом или тромбом;
Плановые операции проводятся при диагностировании атеросклероза, когда холестериновые бляшки перекрывают просвет сосуда, препятствуя нормальному кровотоку.
 Прогрессирующий атеросклероз сонных артерий - заболевание необратимое и недостаточно хорошо изученное. Образованные в сосуде холестериновые отложения (бляшки) не рассасываются, и не исчезают в результате применения консервативного лечения, даже самого прогрессивного.
Прогрессирующий атеросклероз сонных артерий - заболевание необратимое и недостаточно хорошо изученное. Образованные в сосуде холестериновые отложения (бляшки) не рассасываются, и не исчезают в результате применения консервативного лечения, даже самого прогрессивного.
Временное улучшение состояния здоровья после лекарственной терапии, в основном, связано с расширением стенок сосудов под действием препаратов, и частичным восстановлением кровообращения. После прекращения приема фармакологических средств (или составов, приготовленных по народным рецептам), неизбежно наступают приступы гипоксии (кислородное голодание мозга), а также повышается риск ишемического инсульта. Операция на сонной артерии - наиболее прогрессивный и эффективный метод лечения сосудистой патологии.
В большинстве медицинских случаев холестериновая бляшка в сонной артерии обнаруживается после перенесенного инсульта, или во время обследования на УЗИ по поводу неврологических расстройств (головная боль, головокружение, снижение остроты зрения, обморок, нарушение координации движения и т.д.).
Своевременное применение хирургии для восстановления функциональности сосуда позволяет предотвратить ишемические инсульты в 60% случаев (по данным ВОЗ). Техника выполнения операции при атеросклерозе выбирается сосудистым хирургом после проведения дуплексного сканирования и МСКТ, дающих детальное представление о состоянии сонных артерий и других сосудов, и позволяющих объективно оценить вероятные риски при радикальном лечении.
Реконструктивные операции на сонных артериях
В современной сосудистой хирургии применяется различные методики реконструктивных операций на сонных артериях, но техника доступа одинакова во всех случаях:
 Кожа надрезается чуть ниже края нижней челюсти позади ушной раковины; Разрез проводится в проекции грудинно-сосцевидной мышцы до границы нижней и средней трети шеи; Рассекается подкожная жировая клетчатка и мышца (m.platysma) до появления участка раздвоения сонной артерии (участок бифуркции); Лицевая вена пересекается зажимами; Выделяется общая сонная артерия; Выделяется подъязычный нерв; Выделяется внутренняя сонная артерия.
Кожа надрезается чуть ниже края нижней челюсти позади ушной раковины; Разрез проводится в проекции грудинно-сосцевидной мышцы до границы нижней и средней трети шеи; Рассекается подкожная жировая клетчатка и мышца (m.platysma) до появления участка раздвоения сонной артерии (участок бифуркции); Лицевая вена пересекается зажимами; Выделяется общая сонная артерия; Выделяется подъязычный нерв; Выделяется внутренняя сонная артерия.
При работе с внутренней сонной артерией требуется предельно осторожный контакт с сосудистыми стенками, так как любое неосторожное движение может привести к разрушению бляшки, и, как следствие - к дистальной эмболии. Дальнейший ход операции зависит от состояния сосудов (учитывается степень пристеночного кальциноза, извитости, растянутости стенок).
Каротидная эндартерэктомия
Каротидная эндартерэктомия - классическая открытая операция на сонной артерии, целью которой является удаление холестериновой бляшки. Широко применяемым способом реконструкции является пластика сосуда заплатой. После введения прямого антикоагулянта (чаще всего, используется гепарин) и перекрытия зажимом сонных артерий проводится их рассечение по передней стенке. В просвет вводятся эластичные шунты для предотвращения гипоксии мозга. Таким образом, хирургическое поле обескровливается, в то время как сохраняется нормальное кровоснабжение мозговых тканей.

каротидная эндартерэктомия (удаление бляшки из сонной артерии)
Следующий этап - отделение склеротической бляшки от стенок сосуда. После циркулярного выделения холестеринового образования конечную часть бляшки пересекают, затем осуществляют высвобождение кверху. В наружной и внутренней сонной артерии бляшку отслаивают до слоя интимы, который затем подшивают к стенке сосуда специальной нитью.
Третий этап операции - промывание сосуда физиологическим раствором, вместе с которым удаляются фрагменты бляшек - данная манипуляция предотвращает образования мигрирующего тромба в сонной артерии.
Заключительная стадия - закрытие хирургического отверстия в артерии. Для создания заплаты используют искусственные и биологические материалы (PTFE, ксеноперикард или аутовенный трансплантат). Выбор типа заплаты осуществляет врач, исходя из состояния стенок сосудов. Подшивается лоскут проленовыми нитями, затем удаляется шунт, проводится проверка герметичности примыкания заплаты.
Удаляются зажимы, устанавливается фиксатор в устье внутренней сонной артерии, чтобы пустить кровоток по общему сосуду. После вымывания мелких тромботических образований в наружную артерию зажим снимается. На восстановленном участке устанавливается дренаж из эластичного силикона в области нижнего края раны, после чего проводится послойное ушивание тканей.
Эверсионная каротидная эндартерэктомия
Этот вид оперативного вмешательства показан при стенозе внутренней сонной артерии в области устья, если бляшка не превышает 2 см в диаметре, и при удовлетворительном состоянии внутренних сосудистых тканей. После выделения участка бифуркации сосудов проводят пробы на реакцию организма к пережиму сонной артерии (оценку делают по показаниям АД и скорости кровотока по средней мозговой артерии). Если подвержена толерантность к зажиму сосуда, то приступают к основной части операции:
Внутренняя сонная артерия отсекается от гломуса, затем рассекается в области устья; Пересеченная артерия зажимается тонкими пинцетами; Интима отслаивается вместе со средней оболочкой (при помощи скальпеля и хирургической лопатки); Внешняя оболочка сосуда захватывается пинцетами и выкручивается в противоположном направлении (так же, как снимается чулок); Бляшка отслаивается по всей длине артерии - до участка нормального просвета сосуда.

Вывернутая артерия осматривается на предмет выявления отслоений интимы, затем производится закачивание физиологического раствора в сосуд. Если в просвете не появились разветвленные волокна интимы после промывания струей под давлением, значит можно переходить к завершающей стадии операции.
При обнаружении видимых в просвете обрывков сосудистой ткани дальнейшую реконструкцию выполнять нельзя. В данном случае проводится протезирование сонных артерий.
После удаления холестериновых образований и тромбов из внутренней артерии хирург приступает к эндартерэктомия из общей сонной артерии. Конечный этап – ушивание стенок сосуда нитью 5-0, или 6-0.
Кровоток восстанавливается строго по следующей схеме:
Снимается зажим с внутренней сонной артерии (на несколько секунд); Внутренняя артерия вторично пережимается у анастомоза; Снимается фиксатор с наружной сонной артерии; Снимается зажим с общей артерии; Снимается повторный зажим с внутренней сонной артерии
Стентирование
 Стентирование - операция по восстановлению просвета сосуда при помощи трубчатого расширителя (стента). Данная техника хирургии не предусматривает извлечение бляшки из рассеченного сосуда. Внутриартериальное образование, суживающее просвет, плотно прижимается к стенке сосуда трубкой-стентом, после чего восстанавливается кровоток.
Стентирование - операция по восстановлению просвета сосуда при помощи трубчатого расширителя (стента). Данная техника хирургии не предусматривает извлечение бляшки из рассеченного сосуда. Внутриартериальное образование, суживающее просвет, плотно прижимается к стенке сосуда трубкой-стентом, после чего восстанавливается кровоток.
Операция проводится под местным наркозом, под контролем рентген-аппарата. Через прокол на бедре (или руке) водится катетер, направляемый к участку стеноза сонной артерии. Сетчатый фильтр-корзинка, улавливающий фрагменты случайно холестериновой бляшки, устанавливается чуть выше оперируемой области (это необходимо для предупреждения попадания эмболов или тромбов в мозг).
Для повышения эффективности операции применяются баллонные стенты, увеличивающиеся в объеме в месте сужения артерии. Раздутый баллон плотно прижимает бляшку к стенке. После восстановления нормального просвета баллон сдувается и извлекается через катетер вместе с улавливающим фильтром.
Протезирование сонных артерий
Артериальное протезирование показано при обширном поражении стенок внутренней сонной артерии в сочетании с выраженным кальцинозом. Применять стентирование и открытую каротидную эндартерэктомию, в данном случае, нецелесообразно. Сосуд отсекается на участке устья, пораженные ткани резецируются, и заменяются эндопротезом, совпадающим по диаметру с внутренней артерией.
При аневризме сонной артерии применяется следующая схема операции: сосуд пережимается и проводится иссечение пораженного участка, после чего в просвет вводится шунт с трансплантатном. После формирования анстомоза шунт извлекается, удаляется воздух из просвета сосуда и трансплантата, снимаются зажимы.
Операции при извитости сонных артерий
Врожденная деформация сонных артерий (извитость)- одна из распространенных причин развития ишемического инсульта и нарушения мозгового кровообращения. По статистике, у каждого третьего пациента, умершего от инсульта, были извиты сонные или позвоночные артерии.

различные формы извитости артерий
Технику операции выбирают в зависимости от характера сосудистой патологии:
Изгиб под острым углом (кинкинг); Образование петли (койлинг); Увеличение длины артерии.
Извитый фрагмент сосуда резецируют, после чего проводят выпрямление сосуда (редрессация).
Осложнения после операций на сонной артерии
После каротидной эндартерэктомии возможны следующие осложнения:
Инфаркт миокарда или инсульт; Рецидив болезни (повторное образование бляшки); Затруднение дыхания; Повышение артериального давления; Поражение нервов; Раневая инфекция.
Значительно реже встречаются осложнения после стентирования, но и при щадящей операции возможны негативные последствия, среди которых самым серьезным является образование тромба. К другим неприятным моментам, с которыми приходится сталкиваться хирургам, относятся:внутреннее кровотечение, травма в области введения катетера, повреждение стенки артерии, аллергическая реакция, смещение стента внутри сосуда. В первые дни наблюдается затруднение при глотании, осиплость голоса, «комок в горле», учащенное сердцебиение. Постепенно неприятные симптомы проходят полностью.
Противопоказания к проведению операции на сонных артериях
К абсолютным противопоказаниям относятся:
 Непереносимость наркоза; Подвижные бляшки; Сложное анатомическое строение сосуда; Острая почечная недостаточность; Аллергия на титан и кобальт (материалы стента); Истончение стенок артерии с одновременной деформацией; Плохое состояние всех сосудов.
Непереносимость наркоза; Подвижные бляшки; Сложное анатомическое строение сосуда; Острая почечная недостаточность; Аллергия на титан и кобальт (материалы стента); Истончение стенок артерии с одновременной деформацией; Плохое состояние всех сосудов.
Операцию не проводят при общем тяжелом состоянии больного, наличии неизлечимых хронических заболеваний органов кроветворения.
Реабилитация
После операции пациента помещают в палату интенсивной терапии. В течение трех дней показан постельный режим. Через четыре дня можно вставать, совершать кратковременные прогулки под контролем врача. В течение двух недель запрещены физические нагрузки, приседания, наклоны, иные резкие движения. Голова и шея находятся в статичном, но не напряженном состоянии. С большой осторожностью совершаются повороты головы. Необходимо строго выполнять рекомендации врача в отношении диеты и образа жизни (исключаются алкогольные напитки, курение).
Операции на сонной артерии проводятся по хорошо отработанным хирургическим техникам, под контролем высокоточной медицинской аппаратуры, что значительно снижает риск осложнений. В большинстве медицинских случаев радикальное хирургическое лечение, является более эффективной методикой в сравнении с консервативной терапией. После выписки больные проходят обследование в клинике, где проводилась операция, раз в полгода.
Видео: каротидная эндартерэктомия
Каротидная эндартерэктомия - это хирургическое вмешательство или операция, целью которой является удаление из сонных артерий атеросклеротических бляшек и носящая профилактический характер, позволяя предотвратить инсульт и преходящие нарушения мозгового кровообращения (предвестники инсульта).
Сонные артерии - это артерии, расположенные в области шеи и обеспечивающие кровоснабжение и питание кислородом головного мозга. При старении, системном атеросклерозе, различных обменных нарушениях, генетической предрасположенности в стенке этих артерий могут откладываться холестерин и жиры, что приводит к образованию атеросклеротических бляшек.
Рис.1 Атеросклеротическая бляшка в просвете сонных артерий
Увеличиваясь в размерах бляшки постепенно приводят к сужению (стенозу) этих артерий, нарушению их проходимости и кровоснабжения головного мозга. Прогрессирующее накопление продуктов обмена жиров и постоянный турбулентный кровоток, возникающий из-за сужения, могут привести к повреждению бляшки и ее нестабильности.
Под действием различных факторов, чаще всего это перепад артериального давления, может произойти разрушение бляшки с попаданием ее содержимого в просвет артерии и образованием тромба с миграцией в сосудистую систему головного мозга. Результатом такой цепочки событий становится острое нарушение мозгового кровообращения или инсульт.
Каротидная эндартерэктомия как раз и позволяет своевременно прервать этот жизнеугрожающий каскад патологических событий, по сути являясь профилактической операцией. То есть выполнение каротидной эндартерэктомии на этапе формирования значимой для кровообращения атеросклеротической бляшки позволяет снизить вероятность развития инсульта до 0%.
Как показали многочисленные исследования, проведенные в Соединенных Штатах, инсульт является третьей ведущей причиной смерти в целом и занимает второе место среди причин смерти женщин. Среди пациентов, перенесших инсульт, по различным данным 50-75% имели атеросклеротическое поражения сонных артерий, и выполнение ранней каротидной эндартерэктомии помогает предотвратить развитие инсульта.
К настоящему времени проведен целый ряд проспективных рандомизированных исследований, в которых произведено сравнение эффективности и безопасности каротидной эндартерэктомии с медикаментозной терапией у симптомных и бессимптомных пациентов. Данные большинства из них подтвердили, что каротидная эндартерэктомия характеризуется лучшим профилактическим мероприятием, позволяющим защитить от инсульта, нежели применение только медикаментозной терапии у больных с симптомами .
Какие показания к каротидной эндартерэктомии существуют?
Как показывает практика, каротидную эндартерэктомию как метод хирургического лечения необходимо рассматривать для любого пациента со стенозом внутренней сонной артерии (реже общей сонной артерии), для которых операция существенно улучшит качество жизни и гарантировано позволит предотвратить инсульт по сравнению с медикаментозным лечением.
Для симптомных пациентов с низким хирургическим риском и прогнозируемой частотой осложнений и смертности (инсульт и смерть) менее 6%, достоверными показаниями к каротидной эндартерэктомии являются следующие:
- одна или несколько транзиторных ишемических атак (ТИА) в течение последних 6 месяцев и стеноз сонных артерий более 50-60%
Принятыми, но по-прежнему обсуждаемыми в научном сообществе, показаниями являются следующие:
- ипсилатеральная (то есть на стороне поражения) ТИА и стеноз сонной артерии более 70%, в сочетании с необходимостью выполнения (АКШ)
- прогрессирующий инсульт и стеноз сонной артерии более 70%
Для бессимптомным пациентов с низким хирургическим риском и прогнозируемой частотой осложнений и летальности менее 3%, доказанным показанием к каротидной эндартерэктомии является стеноз внутренней сонной артерии более 60-65%, являющийся гемодинамически значимым и увеличивающим риск нестабильности бляшки.
Американской Ассоциацией Сердца (AHA) и Американской Ассоциацией Инсульта (ASA) разработаны современные рекомендации для хирургической профилактики инсульта у пациентов перенесших инсульт или ТИА и касающиеся использования каротидной эндартерэктомии у этих пациентов:
- каротидная ангиопластика и стентирование (КАС) может быть использована в качестве операции у симптомных пациентов со средним или низким риском осложнений, ассоциированных с эндоваскулярным вмешательством, когда диаметр просвета внутренней сонной артерии уменьшается на >70% по данным неинвазивной визуализации или >50% по данным ангиографической визуализации или неинвазивной визуализации с подтверждением, и ожидаемой частотой перипроцедурного (интраоперационного) инсульта или смерти <6% (класс IIa; уровень доказанности B)
- при выборе метода лечения между каротидной эндартерэктомией и стентированием сонных артерий целесообразно учитывать возраст пациента; выполнение каротидной эндартерэктомии пациентам старше 70 лет связано улучшением исхода, нежели при выполнении стентирования, особенно в случаях когда перед операцией выявляется неблагоприятная к выполнению эндоваскулярного вмешательства анатомия артерий; для молодых пациентов, результаты открытой операции и стентирования с точки зрения риска перипроцедурных осложнений и долгосрочного риска ипсилатерального инсульта сопоставимы (класс IIa, уровень доказательности B)
- стентирование сонных артерий и каротидную эндартерэктомию пациентам с симптомным течением атеросклероза сонных артерий должны выполнять хирурги, имеющие личные показатели риска послеоперационного инсульта и смертности менее 6% (класс I; уровень доказательности B)
Существуют ли противопоказания к выполнению открытого вмешательства на сонных артериях?
Каротидная эндартерэктомия противопоказана при выявлении у пациента серьезного сопутствующего заболевания, резко увеличивающего риск периоперационных (связанных с операцией) осложнений или сокращения продолжительности жизни. Он также противопоказан пациентам с остроразвивающимся тяжелым инсультом или пациентам уже перенесли обширный разрушительный инсульт с минимальным восстановлением или значительным изменением уровня сознания.
Традиционно считается, что экстренная эндартерэктомия при остро возникшей окклюзии сонной артерии может трансформировать ишемический инфаркта головного мозга в геморрагический, сопровождающийся крайне высокой летальностью. Поэтому большинство исследователей склоняется к выполнению операции в плановом порядке, после стихания проявлений инсульта и достижения оптимального восстановления. Минимальные сроки такого восстановления составляют 2 месяца, при этом при оценке состояния тканей головного мозга после инсульта необходимо использовать любой из методов томографической визуализации (КТ или МРТ). Тем не менее, относительно недавно появились сообщения о регрессе неврологического дефицита после ранних вмешательств у пациентов с острым негеморрагическим инсультом, при этом авторы ссылаются на необходимость тщательного отбора таких пациентов для ранних операций.
Какие особенности кровоснабжения головного мозга нужно знать перед выполнением каротидной эндартерэктомии?
Четкое понимание анатомии сонных сосудов и смежных структур имеет решающее значение для эффективного выполнения каротидной эндартерэктомии и минимизации осложнений.
Анатомия внутренней сонной артерии и позвоночных артерий
Все так называемые брахиоцефальные артерии отходят от дуги аорты, и к ним относятся брахиоцефальный ствол, также называемый безымянной артерией, левая общая сонная артерия и левая подключичная артерия. Наиболее распространенным вариантом анатомии является деление брахиоцефального ствола на правые подключичную и общую сонную артерии, а позвоночные артерии отходят от подключичных артерий.
Каждая общая сонная артерия поднимается по шее вверх и на уровне подчелюстной области делится на наружную и внутреннюю сонные артерии. Наружная сонная артерия обеспечивает кровоснабжение тканей и некоторых органов лица, щитовидной железы и глотки, делясь на соответствующие артерии. Отличием внутренней сонной артерии является то, что она не имеет ветвей на этом уровне (так называемых экстракраниальных или внечерепных ветвей).
В области места деления общей сонной артерии или каротидного синуса имеется зона, где расположены многочисленные барорецепторы, и зона частично иннервируются нервом Геринга - ветвью IX пары черепно-мозговых нервов (языкоглоточный нерв). Они частично отвечают за регуляцию артериального давления. В области бифуркации сонной артерии расположено каротидное тело, которое функционирует в качестве хеморецептора, реагируя на изменение уровня кислорода или содержания углекислого газа в крови.
От внутренней сонной артерии отходит внутричерепная ветвь, которая носит название глазной артерии, и через которую система внутренней и наружной сонных артерий сообщаются по системе коллатеральных сосудов. Глазная артерия является частым местом эмболии (миграции тромба) из сонной артерии, в результате чего может наступить преходящая (транзиторной) слепота на один глаз (в случае если тромб мелкий и в последующем растворяется) или полной слепоты при закупорке центральной артерии сетчатки глаза. Анатомически между системами ветвей внутренней сонной артерии (передней и средней мозговыми артериями) и позвоночными артериями (задние мозговые артерии) имеются коллатеральные сообщения, формирующие так называемый Виллизиев круг.
Именно благодаря знанию анатомии бассейна брахиоцефальных артерий и наличию четкой анатомико-инструментальной картины строения виллизиева круга и других коллатералей, хирург может выстраивать тактику лечения и строить прогнозы относительно результатов операции.
Как проводится предоперационная оценка?
Атеросклероз сонных артерий может протекать как бессимптомно, так и со специфическими симптомами. Нередко клиническим проявлением атеросклероза брахиоцефальных артерий становится преходящее нарушение мозгового кровообразения или транзиторная ишемическая атака (ТИА - это состояние также называется прединсультом или малым инсультом) или же сразу инсульт. У симптомных пациентов диагностика должна начинаться с ультразвуковой визуализации бляшек в сонных артериях, выполняемой при помощи ультразвукового дуплексного сканирования. Ультразвуковая диагностика обычно позволяет получить качественную и количественную информацию о анатомии поражения сосудов, а также определить степень стеноза сонной артерии с точностью до 90-97% и характеристики атеросклеротической бляшки.
Какие осложнения могут возникнуть после операции на сонных артериях?
Гипотония
Одним из неприятных эффектов, с которым встречаются хирурги и анестезиологи при выделении сонных артерий является механическая стимуляция барорецепторов каротидного синуса, приводящая к брадикардии (замедлению ЧСС) и рефлекторному падению артериального давления (гипотонии).
Устранение этого рефлекторного влияния достигается инфильтрацией и обкалыванием зоны бифуркации и каротидного тела раствором лидокаина. Блокировка уже возникшей рефлекторной брадикардии достигается путем введения атропина сульфата. В редких случаях в послеоперационном периоде, возникающая после удаления каротидного тела брадикардия может потребовать дополнительной вазопрессорной и кардитонической поддержки, до тех пор, пока не произойдет самостоятельная компенсация данного состояния, обычно купирующаяся в течение 6-24 часов.
Артериальная гипертензия
Вмешательство на области каротидного синуса может вызвать послеоперационный дисбаланс в уровне артериального давления, чему также способствует выработка церебрального ренина в период пережатия сонных артерий и использование галогенированного фторуглерода при общем наркозе.
Адекватное предоперационное лечение больных с артериальной гипертензией имеет решающее значение для минимизации его вредного воздействия на функцию миокарда, и также позволяет снизить вероятность развития неврологического дефицита и гиперперфузии головного мозга у этих больных. Периоперационная гипертония обычно устраняется назначением нитропруссида натрия или других вазоактивных агентов, например таких как .
Гематома послеоперационной раны
Частота развития послеоперационных гематом, требующих повторного вмешательства, составляет менее 1%. Использование антиагрегантов и гепарина увеличивает риск развития кровотечений и образования подкожных гематом. Тем не менее, без этих препаратов выполнение каротидной эндартерэктомии невозможно, поскольку эти препараты существенно уменьшают риск тромбообразования и развития коронарных или цереброваскулярных осложнений. Очень редко, гематома больших размеров может привести к сдавлению внутренней сонной артерии и прилегающих к ней черепно-мозговых нервов. Одним из серьезных осложнений формирования такой гематомы является нарушение проходимости дыхательных путей, сопровождающееся возможностью развития дыхательно асфиксии или может стать потенциальным очагом присоединения инфекции, именно из-за этого большинство крупных, напряженных гематом этой области нуждаются в хирургической коррекции.
Инфекция и ложная аневризма
Раневая инфекция после каротидной эндартерэктомии явление крайне редкое. Присоединение бактериальной флоры возможно в случаях образования крупных гематом и аневризм сонных артерий, и обычно составляет не более 0,15%. Инфицированные ложные аневризмы являются показанием к полному удалению всех зараженных сосудистых тканей и окружающей инфекции мягких тканей. В идеале, если существует такая возможность, кровоснабжение можно восстановить благодаря использованию и замещению артерии аутовеной.
Если результатом присоединения инфекции становится поражение как внутренней, так и наружной сонных артерий, выполнение реконструкции может стать технически и прогностически малоэффективным, и даже опасным. При невозможности выполнения реконструкции, производят лигирование и резекцию сосудистых образований и воспаленных мягких тканей без реконструкции. Перед принятием решения о возможности выполнения операции при таких поражениях, предварительно производится оценка толерантности головного мозга к постоянной ишемии, которая может возникнуть при вынужденной перевязке артерий. Для этого выполняется ангиография с баллонной окклюзией внутренней сонной артерии.
Дисфункция черепно-мозговых нервов
Зарегистрированная частота повреждения и дисфункции черепно-мозговых нервов после каротидной эндартерэктомии колеблется от нескольких процентов до 39%. Примерно 60% этих травм проявляются развитием характерных симптомов, в основном в виде дисфункции верхнего гортанного и возвратного гортанного нервов. Такая дисфункция может проявляться охриплостью или осиплостью голоса. К счастью, в большинстве случаев это временное состояние и голосовая функция со временем восстанавливается.
Повреждение блуждающего нерва и его ветвей (возвратного и верхнего гортанного нервов)
Повреждение блуждающего нерва или возвратного гортанного нерва может быть вызвано избыточным натяжением, тракцией или прямой травмой при использовании пинцетов, зажимов или электрокоагуляции. Паралич голосовой связки на стороне операции, как правило, приводит к охриплости и нарушению эффективного кашлевого механизма. Одностороннее повреждение блуждающего нерва или возвратного гортанного нерва может протекать асимптомно, но может стать препятствием при планировании вмешательства на сонной артерии с другой стороны.
Для этого, при планировании следующего этапа оперативного лечения на другой сонной артерии, пациентам рекомендуется консультация оториноларинголога перед каротидной эндартерэктомией. Верхний гортанный нерв отвечает за качество голоса, в частности за диапазон высоких звуковых частот.
Травма подъязычного нерва
Мобилизация подъязычного нерва обычно необходима при выявлении высокой бифуркации сонной артерии. Для профилактики повреждения этого нерва, необходимо с особой осторожностью выделять сонную артерию в области отхождения наружной сонной артерии и ее ветвей, поскольку в этой области от нерва отходит шейная ветвь подъязычного нерва. Повреждение этого нерва клинически может проявляется отклонением языка в сторону операции, но при более грубой травме може привести к появлению проблем с жеванием, глотанием пищи или нарушению речи.
Повреждение языкоглоточного нерва
При выполнении доступа к стандартной бифуркации сонной артерии, языкоглоточного нерва, как правило, не видно. Однако, при выполнении более протяженного направленного вверх разреза при высокой бифуркации сонной артерии или высоком поражении внутренней сонной артерии, возможна травматизация этого нерва. Этот нерв может быть травмирован при неправильном наложении зажима, рассечении двубрюшной мышцы или отсечении шиловидного отростка при высоком доступе к сонной артерии. Травма языкоглоточного нерва обычно вызывает паралич среднего констриктор глотки, и может вызвать затруднения при глотании твердой пищи.
Синдром Горнера
Синдром Горнера может возникать после повреждения восходящих симпатических волокон в области языкоглоточного нерва.
Повреждение ветвей лицевого нерва
Крайняя нижнечелюстная ветвь лицевого нерва может быть повреждена при расширении разреза по направлению к углу нижней челюсти, но наиболее типичным является его временная дисфункция, возникающая в результате воздействия лапок ранорасширителя. Травма этого нерва приводит к умеренному провисанию угла рта на стороне операции. Травма ветвей лицевого нерва можно избежать благодаря ограничению разреза и перехода его на эту область, и эпизодическим попеременным расслаблением ранорасширителя.
Гиперперфузия и кровоизлияние в головной мозг
Классической картиной гиперперфузии и синдром кровоизлияния головного мозга является односторонняя головная боль, мигренеподобный приступ и кровоизлияние, возникающие на 2-7 день послеоперационного периода. Частота развития гиперперфузии может достигать 2-3%, а прогрессирование до такого осложнения как кровоизлияния в головной мозг до 0,2-0,8% случаев. Это достаточно серьезное осложнение может быть минимизировано путем подбора грамотной гипотензивной терапии и стабилизации артериального давления накануне операции, а также выбора оптимальной тактики и этапности лечения при значимых бикаротидных двусторонних стенозах.
Какова ориентировочная стоимость каротидной эндартерэктомии?
Каротидная эндартерэктомия одна из наиболее распространенных операций, выполняемых сосудистыми хирургами. В настоящее время в большинстве государственных клиник нашей страны эта операция выполняется абсолютно бесплатно в рамках финансирования фондом обязательного медицинского страхования (ОМС) или за счет квоты Министерства Здравоохранения Российской Федерации. Каротидная эндартерэктомия является достаточно сложным вмешательством и должна выполняться в отделениях сосудистой хирургии, обладающих большим опытом выполнения подобных вмешательств, именно поэтому она чаще всего выполняется в крупных медицинских федеральных центрах.
К сожалению, пациентам в силу различных обстоятельств не всегда удается попасть в такие центры и получить бесплатное лечение, поэтому приходится обращаться в различные коммерческие клиники. Диапазон цен на операцию в Москве и стоимости каротидной эндартерэктомии варьирует от 20 до 65 тыс. рублей. Но следует заметить, что за рубежом затраты на выполнение операции на сонной артерии на порядок выше и достигают 15000 долларов США, причем не во всех странах такое лечение покрывается стандартной медицинской страховкой.
Каротидная эндартерэктомия
- это операция, заключающаяся в удалении атеросклеротической бляшки из сонной артерии которая сужаут просвет артерии, с восстановлением кровотока.
С возрастом бляшка в стенке артерии растет. С ростом бляшки просвет артерии сужается, что в свою очередь приводит к снижению кровотока по сонным артериям.
Сонные артерии расположены по бокам шее и несут кровь от аорты к головному мозгу. Заболевания сонных артерий – серьезная проблема, потому что на бляшке могут образовываться тромбы. Фрагменты бляшки или тромб могут оторваться и с током крови попасть в мозг. Если тромб блокирует кровоток к мозгу это вызывает нарушение мозгового кровооборащения (инсульт). Если поражается большая область мозга, это приводит к смерти. Если тромб или бляшка блокируют только маленькую артерию в мозге, то развивается ТИА-транзиторная ишемическая атака(временное нарушение мозгового кровообращения). ТИА – часто предупредительный сигнал, говорит о том, что удар может повториться в ближайшем будущем, и это должно быть сигналом для начала лечения.
Для предотвращения возможных повторных нарушений мозгового кровообращения бляшка удаляется из сонной артерии-каротидная эндартерэктомия. Каротидная эндартерэктомия одная из самых частых сосудистых операций.
КОГДА НУЖНА ОПЕРАЦИЯ?
Атеросклеротическая бляшка, суживающая сонную артерию на 60% и более при наличии признаков недостаточности мозгового кровообращения или при перенесенном инсульте в области кровоснабжения этой артерии;
Патологическая извитость сонных артерий, при наличии признаков недостаточности мозгового кровообращения или перенесенного инсульта;
Атеросклеротическая бляшка, суживающая сонную артерию на 70% и без признаков недостаточности мозгового кровообращения. но при необходимости операции на сердце или брюшной аорте.
КАК ВЫПОЛНЯЕТСЯ КАРОТИДНАЯ ЭНДАРТЕРЭКТОМИЯ?
Операция проводится в условиях наркоза. Для доступа к сонной артерии делается косой разрез на шее. Выделяется сонная артерия. Артерия пережимается специальным зажимом, в это время головной мозг получает кровь из противоположной сонной артерии.
После того как, хирург пережимает сонную артерию, он делает разрез непосредственно на артерии и очищает артерию от внутреннего слоя с атеросклеротической бляшкой. Возможны несколько вариантов операции:
Открытая каротидная эндартерэктомия - продольно вскрывается просвет сонной артерии в области расположения бляшки и бляшка «вылущивается» из артерии, после чего в дефект стенки артерии для ее расширения вшивается заплата, обычно из синтетического материала.
эверсионная каротидная эндартерэктомия- бляшка удаляется при выворачивании сонной артерии (как чулок), после чего внутренняя сонная артерия пришивается на прежнее место, то есть операция выполняется без использования синтетических материалов.
резекция извитости сонной артерии с ее редрессацией - извитый участок артерии вырезается, за счет существовавшего избытка сонной артерии она подтягивается и пришивается на прежнее место.
протезирование внутреннней сонной артерии - иногда для удаления длинной бляшки или ликвидации извитости сонной артерии ее лучше вырезать и на это место пришить синтетический протез.
Окончательный выбор вида операции возможен только в ходе
самой операции. Обычно пациент просыпается сразу после операции и его просят пошевелить руками и ногами, для исключения неврологических осложнений, которые могли произойти во время операции. Иногда требуется несколько часов искусственной вентиляции легких после операции.
КАКИЕ ОСЛОЖНЕНИЯ МОГУТ ВОНИКНУТЬ ПОСЛЕ ОПЕРАЦИИ?
Осложнения могут быть как и после любой хирургической операции.
Нарушение кровообращения головного мозга (инсульт) с параличом рук и/или ног, нарушением речи. Чаще причиной этого является отрыв кусочка бляшки во время манипуляций на сонной артерии и попадание его в артерии головного мозга, реже закупорка сонной артерии тромбами. Риск очень низок и составляет 1-3%.
Сердечные осложнения. Атеросклероз (атеротромбоз) поражает и артерии сердца. При этом в первую очередь страдает сердечная мышца - миокард. Операция является серьезным испытанием для Вашего сердца. Иногда во время операции, оно не справляется с повышенной нагрузкой, что требует нахождения больного в отделении интенсивной терапии в течение нескольких дней. Чаще всего это происходит при выраженном поражении сосудов сердца. Однако даже перенесенный инфаркт миокарда не является противопоказанием к операции.
Рестеноз (повторное сужение) сонной артерии возникает в отдаленном периоде, особенно если продолжать курить сигареты (2-3%) . Шанс на развитие рестеноза, котоое потребует повторной операции составляет 2-3%.
Повреждение нервов шеи. Иногда нервы, иннервирующие органы шеи, прилежат к сонным артериям. Поэтому во время операции при отделении нервов от сосудов могут возникнуть временные, а в очень редких случаях и постоянные, их повреждения. Это может привести к охриплости голоса, нарушениям глотания и дыхания, опущению угла рта. Пересечение кожных нервов во время разреза кожи приводит к временному, редко постоянному, онемению в этом месте.
Однако, риск получить любое из этих осложнений – намного меньше чем риск получить инсульт, если не делать операцию.
ЧТО ДЕЛАТЬ, ЧТОБЫ ОСТАТЬСЯ ЗДОРОВЫМ?
Хотя каротидная ЭАЭ снижает риск развития инсульта, это полностью не мешает бляшке расти снова у предрасположенных лиц.
Чтобы минимизировать риск атеросклеротического поражения артерий Вам следует:
Отказаться от курения
Уменьшить: общее потребление жиров; употребление насыщенных жирных кислот (сливочное масло, животные жиры); употребление продуктов, богатых холестерином;
- потребление соли (до 3-5 граммов в сутки).
Увеличить:
- употребление клетчатки и сложных углеводов (овощи и фрукты);
- употребление продуктов, содержащих полиненасыщенные жирные кислоты (рыба, морепродукты, жидкое растительное масло).
Поддерживать идеальную массу тела.
Следить за уровнем холестерина в крови.



